Psykisk helsevern for vaksne
Helseatlaset gir ein oversikt over bruk av tenester innan psykisk helsevern for vaksne i Noreg i perioden 2020–2024. Helseatlaset bygger vidare på resultata frå Helseatlas for psykisk helsevern og rusbehandling frå 2020, og undersøker geografisk variasjon i bruk av helsetenester i spesialisthelsetenesta og kommunale helsetenester.
Hovudfunn
Hovudfunn
Helseatlaset for psykisk helsevern for vaksne viser at det er store geografiske forskjellar i bruk og organisering av psykisk helsevern i Noreg, trass i at pasientomfanget i psykisk helsevern har vore stabilt over tid på nasjonalt nivå. Forskjellane i tilgang til behandling og oppfølging av enkelte psykiske lidingar indikerer ulik praksis og organisering, og reiser spørsmål om tilbodet innan psykisk helsevern er likeverdig. Hovudfunna kan oppsummerast i følgjande punkt:
- Det er betydeleg fleire kvinner enn menn som får behandling i psykisk helsevern for vaksne. Dei fleste pasientane er i aldersgruppa 25–44 år, som står for hovudtyngda av behandlingsaktiviteten.
- Det er store forskjellar i median ventetid mellom opptaksområda, frå rundt 25 til 80 dagar frå tilvising. Det er ingen klar samanheng mellom ventetid og kor intensiv behandlinga er etter oppstart.
- Medan den samla bruken av polikliniske tenester innan psykisk helse ikkje varierer stort i Noreg, er det store forskjellar mellom opptaksområda for dei enkelte diagnosegruppene, spesielt ADHD, eteforstyrring og personlegdomsforstyrring. Behandlingsaktiviteten varierer mykje. Opptaksområda som skil seg ut med høgast bruk av poliklinisk behandling har ofte ein høg andel som får behandling hos private avtalespesialistar. Det er også betydeleg variasjon mellom opptaksområda i den samla bruken av døgnopphald.
- Ein relativt liten andel av pasientane står for ein stor del av den samla ressursbruken i spesialisthelsetenesta. Pasientar med psykoselidingar er særleg overrepresentert blant storbrukarane, medan pasientar med angst- og stemningslidingar i gjennomsnitt har lågare tenestebruk.
- Mindre enn halvparten av pasientane med depresjon eller psykose som er utskrivne frå døgnbehandling får oppfølging innan ei veke. Det er betydeleg geografisk variasjon i oppfølginga både frå spesialisthelsetenesta og kommunehelsetenesta etter utskriving, særleg ved psykoselidingar. Oppfølging og god koordinering etter at pasienten er utskriven er kritisk viktig for å sikre kontinuitet og redusere risikoen for tilbakefall og alvorlege utfall som sjølvmord og alvorleg sjølvskade.
- Tal pasientar og poliklinisk behandling for depresjon og angst har gått noko ned i perioden 2020-2024, men er framleis dei mest utbreidde diagnosane i spesialisthelsetenesta. Kategorisert etter alvorsgrad er det diagnosen moderat depresjon som står for størsteparten av den polikliniske behandlinga i alle opptaksområda. Dette viser at spesialisthelsetenesta ikkje berre behandlar dei mest alvorlige tilfella, men og eit stort volum pasientar med mildare lidingar.
- Poliklinisk behandling for vaksne med ADHD har nær dobla seg på landsbasis i perioden 2020-2024, og auken er gjennomgåande for alle opptaksområda. Det er flest unge vaksne som får behandling for ADHD og fleire kvinner enn menn.
- Over ein halv million personar, tilsvarande 17% av den vaksne befolkninga, hadde årleg kontakt med fastlege/legevakt for psykiske plager. I gjennomsnitt hadde desse 3,3 konsultasjonar i året. Det var ei auke i konsultasjonar for alle opptaksområde i perioden, med liten geografisk variasjon.
Ei rekke mål kan nyttast for å fastsetje størrelsen på variasjonen. Forholdstal (FT) er enkle mål på variasjon som viser forholdet mellom den høgaste og lågaste raten. Såleis viser høgare forholdstal større variasjon i ratane. For forholdstal2 (FT2) er høgaste og lågaste rate fjerna, og såleis vert dette målet mindre følsomt for ekstremverdiar.
Variasjonskoeffisienten (CV) og systematisk variasjonskomponent (SCV) er to variasjonsmål som tek omyn til alle ratane. CV er standardavviket til ratane dividert på gjennomsnittet til ratane, multiplisert med 100. Såleis omsyntek CV alle ratane og korleis desse varierer frå gjennomsnittet. SCV reknar òg variasjon av alle ratane, men tek omsyn til den systematiske delen av variasjonen, noko som gjer målet til det føretrekte. For SCV2 er den høgste og lågaste raten fjerna, som gjer målet mindre sensitivt for ekstremverdiar.
Vi reknar variasjon målt ved SCV på mindre enn 3 som liten variasjon, 3,1 til 5,4 som middels variasjon, 5,5 til 10 som stor variasjon og SCV meir enn 10 som særs stor variasjon. I litteraturen har det vore foreslått at SCV større enn 3 kan tilskrivast praksisforskjellar i helsetenesta (Appleby, 2011).
| Indikator | Tal | Rate per 10 000 | Lågast rate | Høgast rate | FT | FT2 | CV | SCV | SCV2 |
|---|---|---|---|---|---|---|---|---|---|
| ADHD | 20 267 | 61 | 39 | 108 | 2,8 | 3,4 | 30,4 | 9,1 | 7,0 |
| Personlegheitsforstyrring | 9 172 | 27 | 14 | 43 | 3,1 | 2,4 | 27,9 | 7,6 | 6,1 |
| Depresjon | 36 011 | 108 | 69 | 193 | 2,8 | 2,1 | 27,2 | 7,2 | 4,6 |
| Eteforstyring | 3 782 | 11 | 8 | 18 | 2,3 | 2,0 | 22,8 | 5,8 | 4,1 |
| OCD | 3 813 | 11 | 8 | 16 | 2,1 | 2,0 | 22,8 | 5,4 | 4,1 |
| Angst | 24 571 | 74 | 54 | 114 | 2,1 | 1,9 | 23,0 | 5,1 | 4,0 |
| PTSD | 17 159 | 51 | 36 | 80 | 2,3 | 1,9 | 20,2 | 4,3 | 2,3 |
| Psykoselidingar | 10 309 | 31 | 23 | 59 | 2,5 | 1,7 | 23,1 | 3,8 | 1,9 |
| Bipolare lidingar | 7 881 | 24 | 17 | 37 | 2,2 | 1,9 | 19,4 | 3,4 | 2,1 |
| Pasientar i poliklinikk behandling (DPS-område) | 183 145 | 547 | 455 | 788 | 1,7 | 1,6 | 12,1 | 1,5 | 1,3 |
| Samla pasientar i poliklinikk behandling | 183 145 | 547 | 465 | 753 | 1,6 | 1,3 | 9,9 | 0,8 | 0,4 |
| Pasientar hos allmennlege | 568 098 | 1 697 | 1 427 | 1 892 | 1,3 | 1,3 | 7,8 | 0,7 | 0,6 |
- Grøn: Liten variasjon (SCV < 3)
- Gul: Middels variasjon (SCV 3–5,4)
- Raud: Høg variasjon (SCV > 5,4)
Vurdering av variasjonen
Ei rekke mål kan nyttast for å fastsetje størrelsen på variasjon. Forholdstal (FT) er enkle mål på variasjon som viser forholdet mellom høgaste og lågaste raten. Såleis viser høgare forholdstal større variasjon i ratane. For forholdstal2 (FT2) er høgaste og lågaste rate fjerna, og såleis vert dette målet mindre følsomt for ekstremverdiar.
Variasjonskoeffisienten (CV) og systematisk variasjonskomponent (SCV) er to variasjonsmål som tek omyn til alle ratane. CV er standardavviket til ratane dividert på gjennomsnittet til ratane, multiplisert med 100. Såleis omsyntek CV alle ratane og korleis desse varierer frå gjennomsnittet. SCV reknar òg variasjon av alle ratane, men tek omsyn til den systematiske delen av variasjonen, noko som gjer målet til det føretrekte. For SCV2 er høgaste og lågaste rater fjerna, som gjer målet mindre sensitivt for ekstremverdiar.
Vi reknar variasjon målt ved SCV på mindre enn 3 som liten variasjon, 3,1-5,4 som middels variasjon, 5,5-10 som stor variasjon og SCV meir enn 10 som ekstremt stor variasjon. I litteraturen har det vore foreslått at SCV større enn 3 kan tilskrivast praksisforskjellar i helsetenesta (Appleby, 2011).
| Indikator | Tal | Rate per 10 000 | Lågast rate | Høgast rate | FT | FT2 | CV | SCV | SCV2 |
|---|---|---|---|---|---|---|---|---|---|
| Psykoselidingar | 238 962 | 72 | 28 | 199 | 7,2 | 2,7 | 47,8 | 14,6 | 6,7 |
| Eteforstyring | 63 144 | 189 | 106 | 355 | 3,3 | 2,5 | 34,5 | 12,2 | 7,7 |
| ADHD | 152 804 | 456 | 264 | 800 | 3,0 | 2,4 | 31,9 | 10,2 | 7,8 |
| Personlegheitsforstyrring | 146 689 | 438 | 188 | 802 | 4,3 | 2,2 | 32,5 | 9,9 | 5,8 |
| Depresjon | 384 445 | 1 150 | 711 | 2 250 | 3,2 | 2,1 | 31,2 | 8,7 | 4,0 |
| OCD | 39 511 | 118 | 60 | 196 | 3,2 | 2,8 | 27,8 | 8,1 | 5,8 |
| Bipolare lidingar | 103 359 | 309 | 181 | 603 | 3,3 | 2,4 | 29,4 | 7,7 | 4,8 |
| Angst | 231 565 | 699 | 464 | 1 254 | 2,7 | 2,1 | 28,7 | 7,2 | 4,5 |
| PTSD | 235 266 | 702 | 422 | 908 | 2,2 | 2,0 | 20,2 | 4,4 | 3,5 |
| Kontaktdagar (DPS-område) | 2 259 097 | 6 752 | 4 835 | 11 064 | 2,3 | 1,9 | 16,7 | 2,6 | 2,2 |
| Samla kontaktdagar | 2 259 097 | 6 752 | 5 187 | 11 088 | 2,1 | 1,4 | 17,7 | 2,3 | 1,0 |
| Kontaktdagar, allmennlege | 1 889 515 | 5 643 | 3 992 | 6 318 | 1,6 | 1,4 | 11,0 | 1,5 | 1,1 |
- Grøn: Liten variasjon (SCV < 3)
- Gul: Middels variasjon (SCV 3–5,4)
- Raud: Høg variasjon (SCV > 5,4)
Ei rekke mål kan nyttast for å fastsetje størrelsen på variasjon. Forholdstal (FT) er enkle mål på variasjon som viser forholdet mellom høgste og lågaste raten. Såleis viser høgare forholdstal større variasjon i ratane. For forholdstal2 (FT2) er høgste og lågaste rate fjerna, og såleis vert dette målet mindre følsomt for ekstremverdiar.
Variasjonskoeffisienten (CV) og systematisk variasjonskomponent (SCV) er to variasjonsmål som tek omyn til alle ratane. CV er standardavviket til ratane dividert på gjennomsnittet til ratane, multiplisert med 100. Såleis omsyntek CV alle ratane og korleis desse varierer frå gjennomsnittet. SCV reknar òg variasjon av alle ratane, men tek omsyn til den systematiske delen av variasjonen, noko som gjer målet til det føretrekte. For SCV2 er høgaste og lågaste rater fjerna, som gjer målet mindre sensitivt for ekstremverdiar.
Vi reknar variasjon målt ved SCV på mindre enn 3 som liten variasjon, 3,1-5,4 som middels variasjon, 5,5-10 som stor variasjon og SCV meir enn 10 som ekstremt stor variasjon. I litteraturen vert variasjon større enn 3 tilskrive praksisforskjellar i helsetenesta (Appleby, 2011).
| Indikator | Tal | Rate per 10 000 | Lågast rate | Høgast rate | FT | FT2 | CV | SCV | SCV2 |
|---|---|---|---|---|---|---|---|---|---|
| Depresjon, oppholdsrate | 4 471 | 13 | 6 | 24 | 4,1 | 2,5 | 31,6 | 9,9 | 7,7 |
| Depresjon, liggedøgnsrate | 90 027 | 269 | 152 | 538 | 3,5 | 2,2 | 30,2 | 9,5 | 4,4 |
| Oppholdsrate (DPS-område) | 39 234 | 117 | 57 | 257 | 4,5 | 3,5 | 27,8 | 9,3 | 7,3 |
| Depresjon, pasientar | 3 473 | 10 | 5 | 19 | 3,6 | 2,4 | 29,8 | 8,7 | 5,3 |
| Psykoselidingar, oppholdsrate | 9 554 | 29 | 16 | 58 | 3,6 | 1,9 | 29,6 | 7,8 | 5,2 |
| Samla oppholdsrate | 39 234 | 117 | 57 | 206 | 3,6 | 2,1 | 24,4 | 6,6 | 2,9 |
| Psykoselidingar, liggedøgnsrate | 359 386 | 1 075 | 766 | 1 502 | 2,0 | 1,8 | 19,5 | 4,0 | 2,9 |
| Samla pasientar i døgnbehandling | 21 840 | 65 | 39 | 92 | 2,4 | 1,8 | 18,9 | 3,9 | 2,6 |
| Psykoselidingar, pasientar | 4 906 | 15 | 12 | 21 | 1,7 | 1,7 | 18,0 | 3,8 | 3,5 |
| Samla liggedøgnsrate | 846 379 | 2 531 | 1 628 | 3 357 | 2,1 | 1,8 | 18,1 | 3,4 | 2,4 |
- Grøn: Liten variasjon (SCV < 3)
- Gul: Middels variasjon (SCV 3–5,4)
- Raud: Høg variasjon (SCV > 5,4)
Innleiing
Psykisk helsevern for vaksne omfattar eit breitt spekter av utgreiing, behandling og oppfølging i spesialisthelsetenesta og omfattar tenester i helseføretak, private ideelle organisasjonar og hos avtalespesialistar. Dette atlaset omfattar aktivitet i psykisk helsevern for vaksne og private avtalespesialistar i psykisk helsevern, og inkluderer både poliklinisk og døgnbasert behandling.
For å få tilgang til spesialisthelsetenester krevst det vanlegvis tilvising frå fastlege. Nokre pasientar får sitt første møte med psykisk helsevern gjennom øyeblikkeleg hjelp-innleggingar. I tillegg til spesialisthelsetenesta viser atlaset òg kor mange innbyggjarar som har vore i kontakt med fastlege for psykiske plager, registrert med ein P-diagnose frå kodeverket ICPC-2.
All rapportering i helseatlaset er gjort etter pasienten sin bustadsregion, som svarar til opptaksområda til sjukehus og distriktspsykiatriske senter (DPS). Antal pasientar og kontaktar er også framstilt som ratar, altså antal per 10 000 innbyggjarar i det geografiske området. Desse ratane er justerte for kjønn og alder for å kunne gjere samanlikningar på tvers av område med ulik befolkningssamansetning. Det er ikkje justert for andre forhold som kan tenkast å påverke behovet for tenester, til dømes sosiodemografiske faktorar. Variasjonen må derfor tolkast i lys av dette.
Formålet med atlaset er å synleggjere geografiske variasjonar i bruk av tenester, og å bidra til betre innsikt og forståing av korleis tilbodet er organisert og nytta i ulike delar av landet. Datagrunnlaget gir eit viktig utgangspunkt for fagleg refleksjon og helsepolitisk planlegging. Ved å analysere slike mønster kan ein også identifisere moglegheiter for meir likeverdig tilgang til behandling, og peike på område der ressursbruken kan optimaliserast. Målet er å støtte arbeidet med å sikre mest mogleg likeverdig tilgang til psykisk helsevern for vaksne, uavhengig av kvar i landet ein bur.
Vaksne i psykisk helsevern
Primær- og spesialisthelsetenesta har komplementære roller i utgreiing og behandling av psykiske lidingar hos vaksne. Primærhelsetenesta er oftast pasienten sitt første møte med helsetenesta, og har ein viktig tilvisingsfunksjon. Dei står òg for behandling av lettare og moderate psykiske lidingar. Dersom pasienten har eitt eller fleire symptom på moderat til alvorleg psykisk liding som gir redusert funksjonsevne, skal primærhelsetenesta vurdere tilvising til spesialisthelsetenesta. Spesialisthelsetenesta tilbyr utgreiing og behandling ved meir samansette eller alvorlege tilstandar, og skal samarbeide med kommunen der det er behov for langvarig oppfølging.
Pasientar med behov for langvarige og koordinerte tenester har rett til å få ein koordinator i både kommune- og spesialisthelsetenesta. Ved poliklinisk behandling i spesialisthelsetenesta er det behandlingsansvarleg lege som avklarar kven som følgjer opp pasienten. Det kan anten vere fastlegen eller lege i spesialisthelsetenesta.
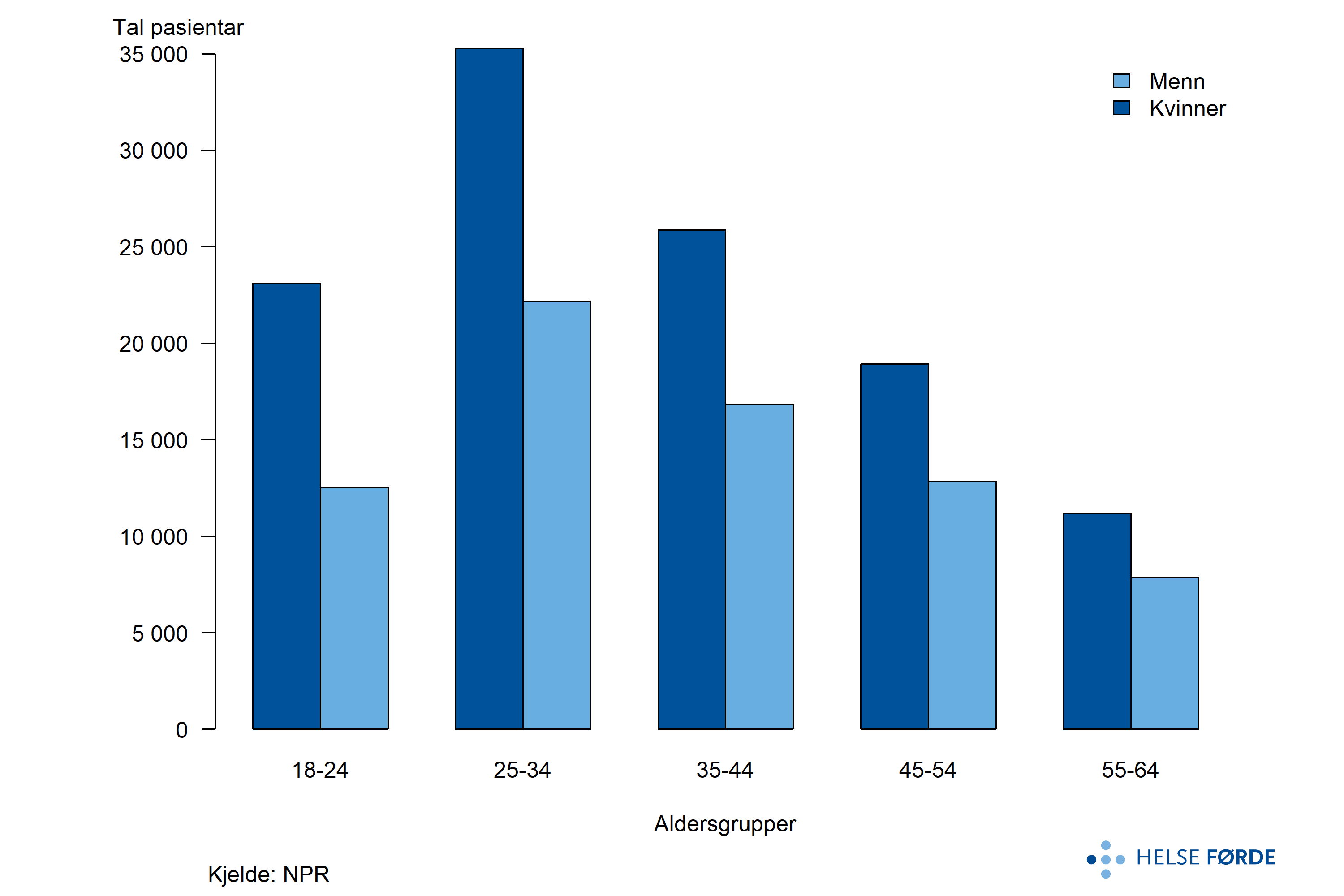
Figuren viser kjønns- og aldersfordelinga blant vaksne pasientar (18–64 år) som har hatt kontakt med psykisk helsevern i spesialisthelsetenesta. Figuren illustrerer at kvinner er overrepresenterte i dei fleste aldersgrupper. Kjønnsforskjellen og den skeive aldersfordelinga kan spegle reelle variasjonar i førekomst og alvorlegheitsgrad av psykiske lidingar, men kan òg reflektere ulik terskel for å søkje hjelp og systematiske skilnader i bruk av tenester mellom kjønnsgrupper. Samstundes kan variasjonane vere knytte til strukturelle forhold i tenestetilbodet, som prioriteringar, tilvisningspraksis og i kva grad tenestene er tilpassa ulike livsfasar. Dette peikar på behovet for å vurdere om psykisk helsevern for vaksne er tilstrekkeleg tilgjengeleg og treffsikkert utforma for ulike kjønnsgrupper i befolkninga.
I det følgjande vil vi gå nærare inn på poliklinisk aktivitet og døgnbehandling for psykiske lidingar, i analyse av overordna aktivitet i psykisk helsevern for vaksne og avtalespesialistar i psykisk helsevern. I dei overordna analysane undersøker vi aktiviteten samla, og i dei diagnosespesifikke analysane vert behandling analysert dersom talgrunnlaget er stort nok til at det er statistisk robust. Kvar av resultatseksjonane kan utvidast ved å klikke på plussteiknet, og ein kan velje mellom dei ulike resultata ved å klikke på dei små, blå ikona over søylediagrammet.
Vaksne i behandling
I perioden 2020-2024 mottok i gjennomsnitt 183 000 personar årlig poliklinisk behandling for psykiske lidingar, med til saman 2 259 000 kontaktdagar årleg. Det betyr at kvar person i gjennomsnitt hadde 12,3 kontaktdagar kvart år. Pasientraten for poliklinisk behandling var relativt stabil på landsbasis i løpet av femårsperioden, samt for dei fleste opptaksområda, medan enkelte hadde betydelege endringar. Den geografiske variasjonen i pasientratar mellom opptaksområda var liten, og dei fleste låg nær landsgjennomsnittet. Lovisenberg skil seg ut med ein høgare pasientrate på 735 per 10 000 innbyggjarar, medan Stavanger ligg i nedre del av skalaen med ein rate på 465 pasientar per 10 000 innbyggjarar.
Kontaktdagsraten var svært stabil frå år til år, både for landet som heilskap og for dei aller fleste opptaksområda, men UNN og Finnmark hadde ein betydeleg auke i rate for kontaktdagar gjennom perioden. Dei fleste opptaksområda ligg relativt nær landsnivået, men enkelte område skil seg ut. Oslo (Lovisenberg og Oslo universitetssykehus (OUS)) har både høg total kontaktmengde og ein stor del av behandlinga utført av avtalespesialistar. Helgeland, Finnmark og St. Olav har låg total kontaktmengde og svært låg bruk av avtalespesialistar. Dette kan spegle ulikskap i organisering, tilgjenge og kapasitet i spesialisthelsetenesta, samt variasjon i kor mange avtalespesialistar som finst i regionen. Høg andel behandling hos avtalespesialistar kan indikere eit utbreidd privattilbod, men òg påverke samhandling og koordinering, særleg ved behov for langvarig oppfølging.
At kontaktdagar varierer meir enn pasientratar tyder òg på forskjellar i intensitet og varigheit av behandling, ikkje berre i tilgang. Nokre område behandlar fleire pasientar med færre kontaktar, medan andre gir meir omfattande behandling til eit mindre tal pasientar.
Oppdatert 22.12.2025
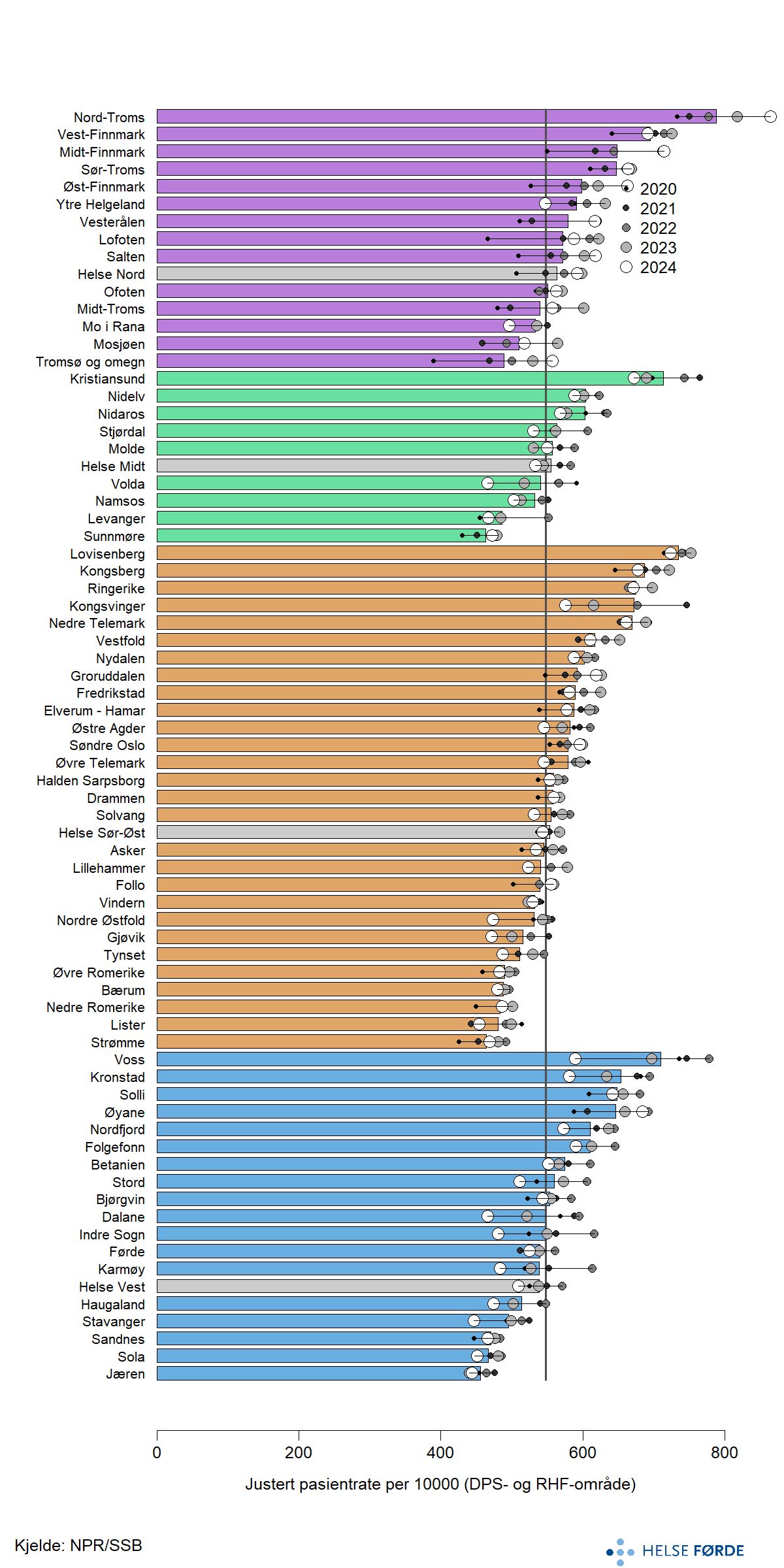
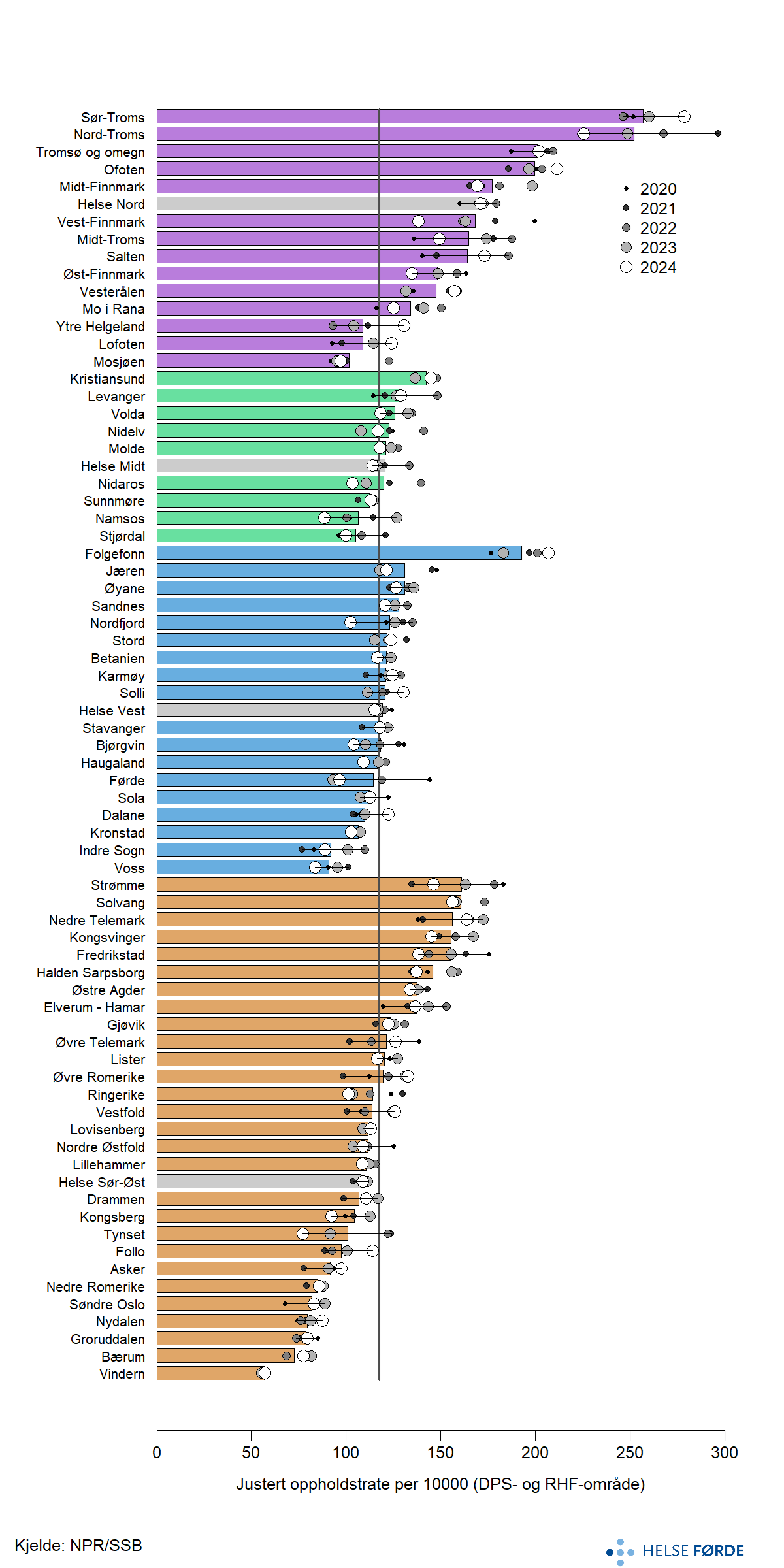
Når vi ser nærare på opptaksområda for dei distriktspykiatriske sentra (DPS) , er det meir lokale variasjonar enn det enn det som kjem fram på helseføretaksnivå. Figuren viser variasjonar mellom om lag 70 DPS-opptaksområde. Troms, Lofoten og Voss skil seg ut med dei største endringane gjennom femårsperioden.
Pasientratane varierer frå 455 på Jæren til 788 i Nord-Troms, noko som viser at forskjellane mellom dei DPS-områda ikkje er mindre enn dei vi ser mellom helseføretaka sine opptaksområde. Det er nokre systematiske skilnader mellom dei regionale helseføretaka; Helse Midt og Helse Sør-Øst ligg begge rundt 554, noko over landsraten på 547 pasientar per 10 000 innbyggjarar. Helse Vest ligg noko lågare med ein rate på 538 pasientar per 10 000 innbyggjarar, medan Helse Nord ligg høgast med ein pasientrate på 563 per 10 000 innbyggjarar.
Desse variasjonane kan indikere ulik organisering, avstand, kapasitet og bruk av polikliniske tenester mellom DPS-områda.
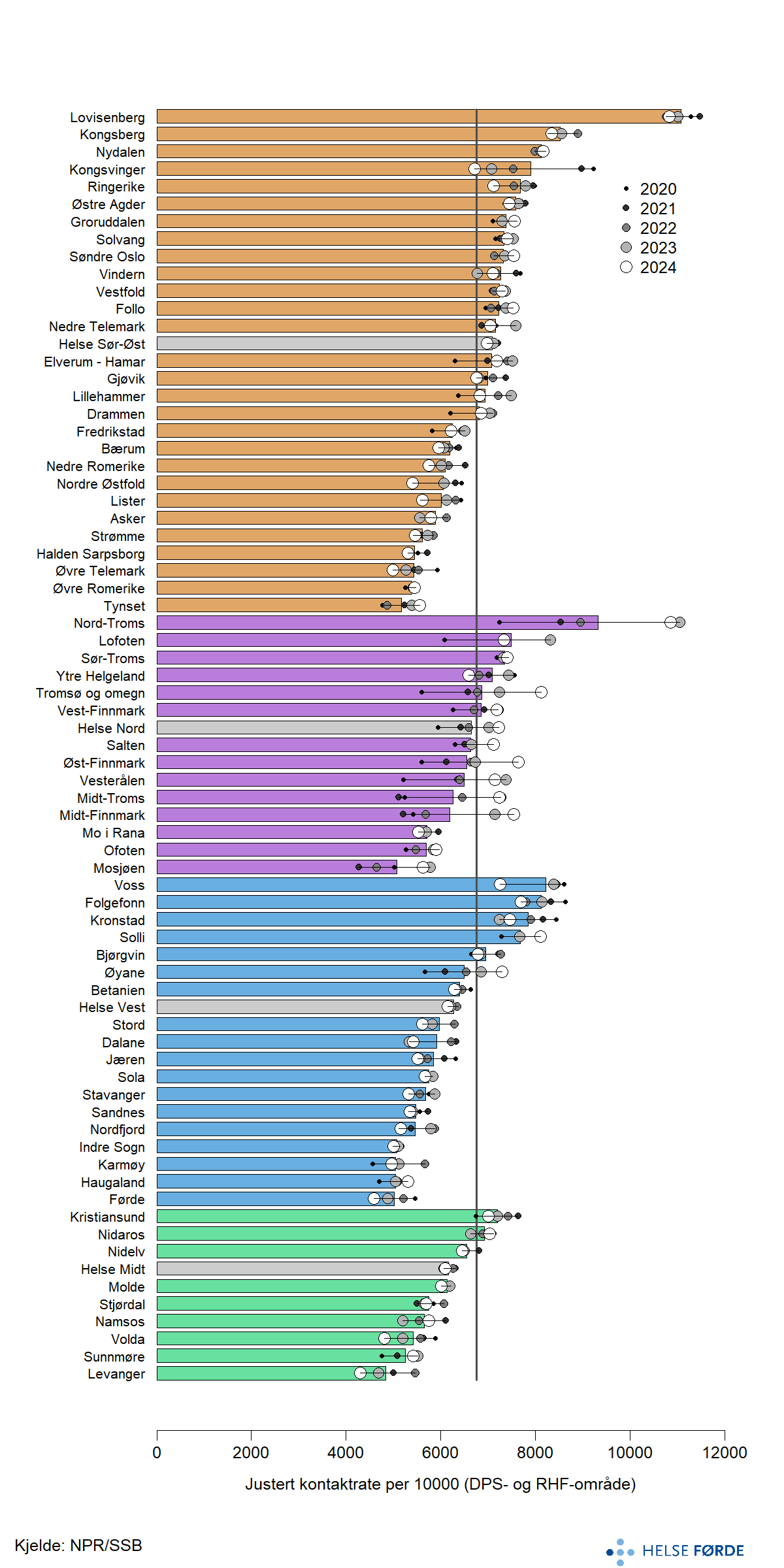
Kvart år hadde om lag 183 000 personar til saman rundt 2 259 000 kontaktdagar i poliklinikk. Det svarer til eit gjennomsnitt på 12,3 kontaktdagar per person. Raten er stabil på landsbasis gjennom perioden, men for enkelte av DPS-områda varendringane betydelege. Nord-Troms, Tromsø og omegn, Vesterålen og Midt-Finnmark hadde markant auke, medan Kongsvinger og Voss hadde ein tydeleg nedgang.
Variasjonen mellom DPS-områda var stor. Lovisenberg og Nord-Troms skil seg ut med høgaste ratar samanlikna med andre DPS-område.
Når ein ser på tal kontaktdagar per pasient, er forskjellane også store. Gjøvik, Tromsø og omegn og fleire bydelar i Oslo er blant DPS-områda med høgast tal kontaktdagar per pasient. I nedre del er samtlege DPS i Helse Førde, samt fleire DPS i Finnmark og Fonna .
Mellom dei regionale helseføretaka har Helse Midt klart lågast tal kontaktdagar per pasient, medan Helse Vest og Helse Nord ligg noko høgare. Helse Sør-Øst er den einaste regionen som ligg over landssnittet på 12,3, med 12,8 kontaktdagar per pasient, om lag ein kontakt meir per pasient enn dei andre regionane.
Oppdatert 22.12.2025
Forløpsintensitet
Intensitet, det vil seie kor hyppig det er dagar med kontakt mellom pasient og tenestene, er eit viktig kvalitetsmål for behandling av mange psykiske lidingar. I det følgjande viser vi mål på forløpsintensitet i den tidlege delen av pasientforløpet i poliklinisk behandling for nokre større diagnosegrupper: depresjon, angstlidingar, PTSD, eteforstyrring og personlegdomsforstyrringar.
Analysen av forløpsintensitet omfattar helseføretaka, ettersom adekvate tal for private avtalespesialistar ikkje er tilgjengelege. Den omfattar såleis rundt 75 prosent av aktiviteten i spesialisthelsetenesta, og må tolkast med atterhald om at den ikkje er fullt ut representativ.
Analysen inkluderer forløp av ulik varigheit frå året der tilvisinga var motteken. For å sikre at samtlege pasientar skal kunne bli registrerte med eit langt nok forløp frå motteken tilvising, er 2023 siste år i analysen. Median er nytta som mål og viser til tal dagar som er hyppigst førekommande. Gjennomsnittet er noko høgare, men kan vere misvisande for samanlikning fordi ein mindre del pasientar med høgt tal dagar trekker opp gjennomsnittet mykje.
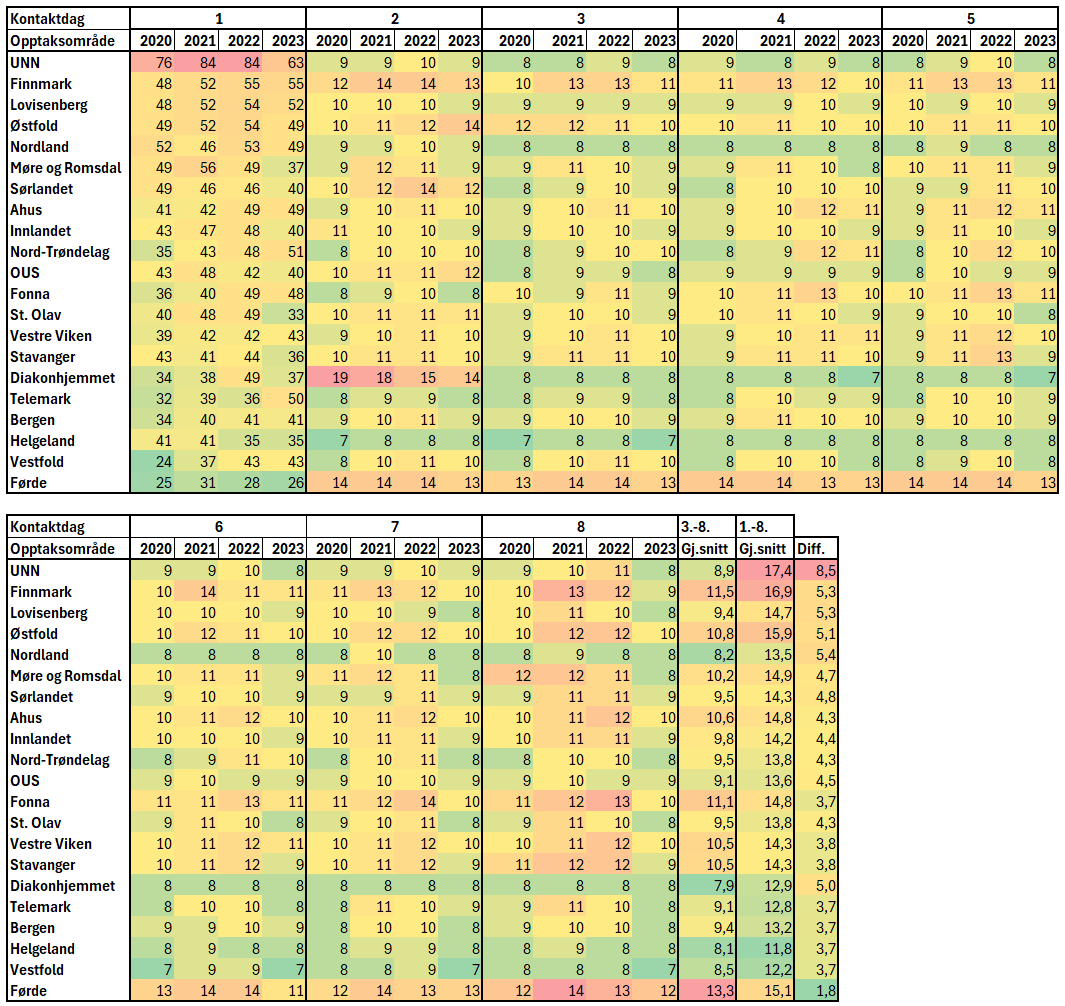
I tabellen viser kolonnene under kontaktdag 1 åra for motteken tilvising, og median tal dagar fram til første kontaktdag, altså til første polikliniske time etter at tilvisinga kom til spesialisthelsetenesta. Såleis viser kolonnene under kontaktdag 1 median tal dagar pasientane i det aktuelle opptaksområdet har i ventetid. Vidare viser kolonnene under kontaktdag 2 median tal dagar frå 1. til 2. kontaktdag for kvart av åra. Kolonnene under kontaktdag 3 median tal dagar frå 2. til 3. kontaktdag osv.
Det er store forskjellar i ventetider mellom opptaksområda. Personar heimehøyrande i opptaksområda til UNN eller Finnmark har meir enn dobbelt så lange ventetider som personar heimehøyrande i Vestfold eller Førde. Kolonne 2 viser at områda med lange ventetider ikkje nødvendigvis er dei med låg intensitet når forløpet kjem i gang. Finnmark, Østfold og Diakonhjemmet har forholdsvis høgt tal dagar frå kontaktdag 1 til kontaktdag 2, og av desse har dei to førstnemnde lågare intensitet til dei neste kontaktdagane, medan intensiteten for Diakonhjemmet er høgare for dei neste kontaktane. Frå kontaktdag 3 og vidare utover i forløpet held intensiteten seg relativt stabil for alle opptaksområda.
Gjennomsnitta av 1.-8. kontaktdag og 3.-8. kontaktdag, vist i kolonnene nede til høgre, viser intensiteten i heile det tidlege forløpet, og intensiteten når forløpet er komme litt i gang. Kolonna med tittel “Diff.” viser differansen i intensiteten mellom periode 1.-8. og 3.-8. Tala i denne kolonna viser dermedom intensiteten er ulik utover i forløpet (3.-8.) samanlikna med heile perioden (1.-8.). Såleis viser ein høg differanse om det gitt rett til helsehjelp, medan låg differanse viser større grad av planmessigheit. Det er jamnt over ikkje nokon sterk samanheng mellom ventetider og intensitet når forløpet kjem i gang. Men nokre opptaksområde skil seg frå dette: Førde har kort ventetid, men lågare intensitet i forløpet vidare. Motsett har UNN og Nordland lange ventetider, men høg intensitet når forløpet kjem i gang.
I perioden 2020-2024 var i gjennomsnitt 21 800 personar innlagde årleg i psykisk helsevern for vaksne. Pasientraten var svært stabil i løpet av femårsperioden, både på landsnivå og i dei fleste opptaksområda. På landsbasis tilsvarte dette 65 innlagde pasientar per 10 000 innbyggarar kvart år, om lag 0,6 prosent av den vaksne befolkninga i alderen 18-64 år.
Geografisk variasjon i pasientratane er middels, med ein systematisk variasjonskomponent (SCV) på 3,9. I både Helse Vest og i Helse Midt låg alle opptaksområda nært opp mot landsgjennomsnittet, medan Helse Sør-Øst viste større indre variasjon. I Oslo-området hadde dei fleste opptaksområda, med unntak av Lovisenberg, blant dei lågaste ratane nasjonalt.
Høgast pasientratar fann ein i delar av Helse Nord. Opptaksområda i Finnmark, Nordland og UNN hadde alle rundt 92 innlagde pasientar per 10 000 innbyggarar årleg, klart høgare enn landsgjennomsnittet. Lågast rate hadde Diakonhjemmet, med 39 innlagde pasientar per 10 000 innbyggjarar.
I perioden 2020-2024 mottok pasientane i gjennomsnitt 39 200 døgnopphald årleg i psykisk helsevern. Det betyr at kvar pasient i gjennomsnitt hadde 1,8 døgnopphald årleg. Døgnopphaldsraten var svært stabil i løpet av femårsperioden, både for landet som heilskap og for dei fleste opptaksområda.
Variasjonen mellom opptaksområda som heilskap var stor, med ein SCV på 6,6. UNN skil seg ut med høgare døgnopphaldsrate enn øvrige opptaksområde. UNN har rundt fire gonger så høg døgnopphaldsrate som Diakonhjemmet, som har lågast rate. Forskjellar i døgnopphaldsrate kan reflektere forskjellar i behov, men òg at tilbodet er ulikt organisert. Til dømes har enkelte opptaksområde meir utbygde FACT-tilbod - oppsøkande behandlingsteam - enn andre, som gir ei vriding i retning av høgare poliklinisk tilbod.
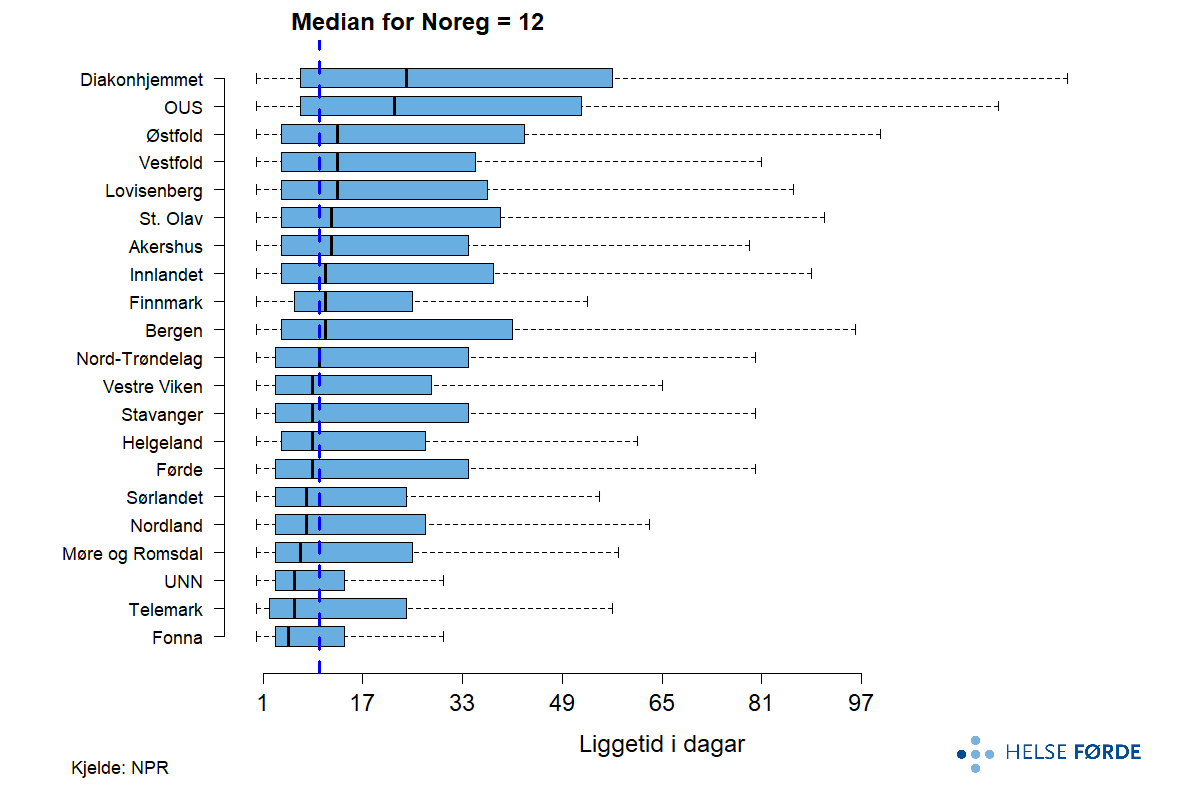
Figuren viser liggedøgn per 10 000 innbyggjarar i psykisk helsevern for vaksne (18–64 år) som er relativt stabile over tid, med middels geografiske forskjellar ved SCV på 3,4. UNN, Finnmark og Telemark ligg høgast, medan Nord-Trøndelag, Vestfold og Diakonhjemmet har lågast liggedøgn. Variasjonen mellom regionar kan spegle ulik organisering, tilgjenge til ambulante tenester, kapasitet i døgnbehandling og lokal behandlingspraksis. 2024-nivået ligg for dei fleste regionar på om lag same nivå som tidlegare år, noko som tyder på at forskjellane er strukturelt forankra og stabile over tid.
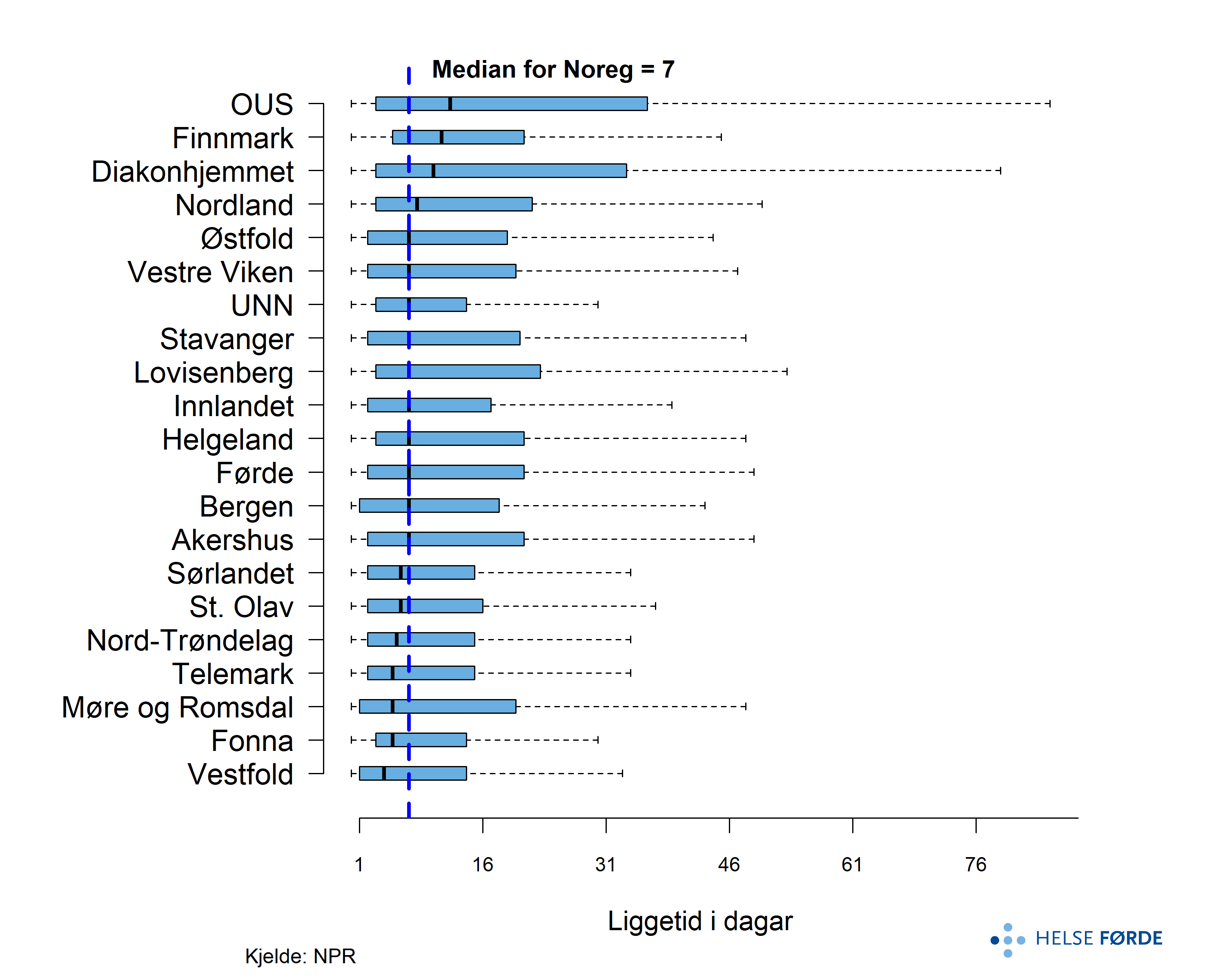
Median liggetid i dagar for døgnopphald i psykisk helsevern for vaksne i Norge var på 7 dagar, men det er betydelege geografiske forskjellar. Nokre opptaksområde har svært korte opphald, medan andre har om lag dobbelt så lang median liggetid. Variasjonen innanfor fleire område er betydeleg, noko som kan tyde på ulik pasientsamansetning eller praksis. Det samla biletet peiker på at liggetida i døgnbehandling varierer mellom regionar.
Oppdatert 22.12.2025
Kvart år mottok 21 800 personar 39 200 opphald i spesialisthelsetenesta. For dei fleste regionane som heilskap var ikkje endringa så stor i perioden, men det var betydelege endringar mellom opptaksområda til kvart av dei distriktspsykiatriske sentra. Av regionane hadde Helse Nord den høgaste raten, medan dei tre øvrige var nær landsraten.
For kvar enkelt av regionane var variasjonen lågare i Helse Midt og Helse Vest, samanlikna med dei to øvrige regionane. I Helse Sør-Øst hadde Strømmme rundt tre gonger så høg opphaldsrate som Vindern, som hadde lågast. Mange av DPS-områda i Oslo-området er i nedre del. I Helse Nord var òg variasjonen betydeleg, der Sør-Troms har over dobbelt så høg rate som Mosjøen, som har lågast.
Storbrukarar
Analysar av storbrukarar viser at ein liten del av pasientane står for ein stor del av bruken av helsetenestene i psykisk helsevern, ved at dei viser fordelinga i bruk av pasientar som står for høgast tal av høvesvis kontaktdagar og døgnopphald per pasient. Pasientar med psykoselidingar utgjer store andelar, ved at dei utgjer om lag halvparten av pasientane i gruppa med flest polikliniske kontaktar (820 pasientar), og nær 90 prosent i gruppa med flest døgnopphald (217 pasientar).
Angst- og stemningslidingar er vanlegare i pasientgruppene med lågare bruk av helsetenester (rundt 2200 pasientar). Talet på pasientar med psykoselidingar viser ein svak auke (150 pasientar).
For meir detaljerte tal, metodisk grunnlag og fordelingar etter diagnosegrupper og bruksnivå sjå Vedlegg 1: Detaljert analyse av storbrukarar med diagnosefordeling.
Forløp etter døgnbehandling
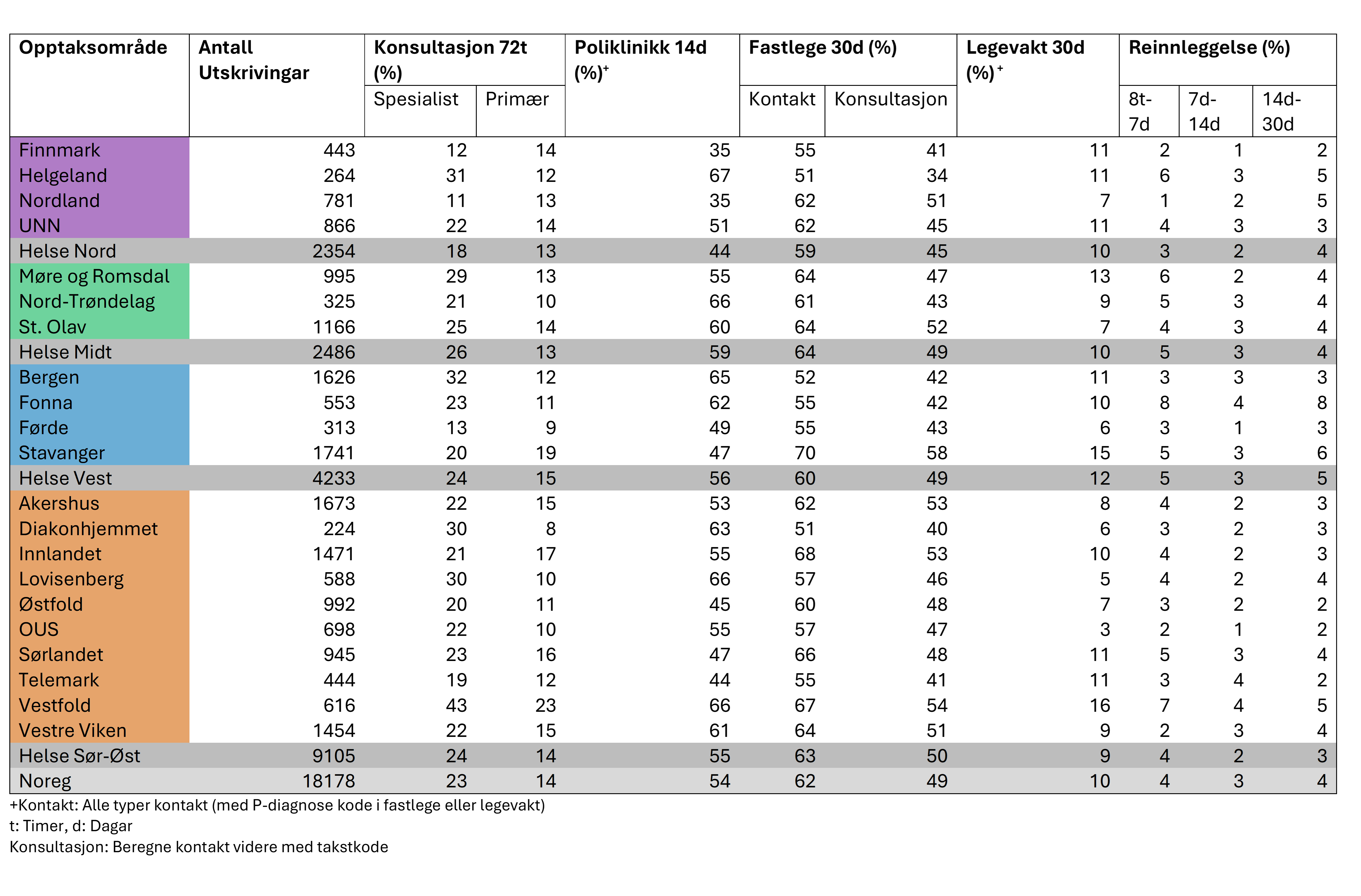
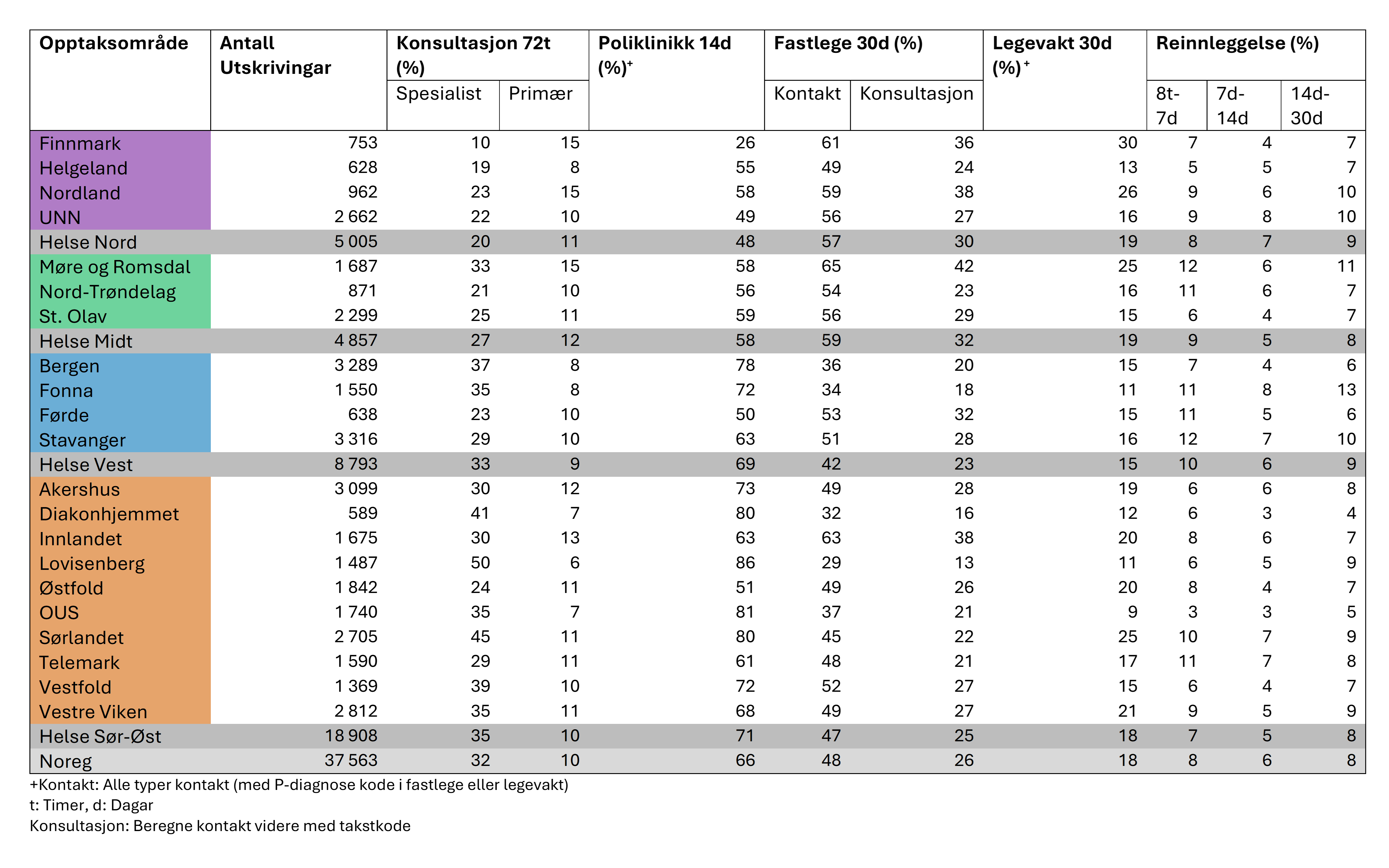
Pasientar som har vore innlagde for psykiske lidingar har behov for eit breitt spekter av tenester frå både spesialist- og kommunehelsetenesta etter døgnopphaldet. I denne utvida analysen ser vi nærare på forløpet for dei større gruppene av innlagde pasientar i psykisk helsevern; personar som er innlagde for psykoselidingar og personar innlagde for depresjon. Forløpet til pasientane etter utskriving omfattar ei rekke tenester i primær- og spesialisthelsetenesta. Fokus er på dei første 72 timane, dei første 7 dagane og dei første 30 dagane etter utskriving. Desse tidsromma representerer kritiske fasar der risikoen for tilbakefall, manglande oppfølging og behov for samanhengande tenester er særleg høg. I den første fasen etter utskriving er oppfølgingssamtale innan 72 timar viktig for personar med sjølvmordstankar eller -åtferd. Denne pasientgruppa er generelt meir sårbar enn andre i psykisk helsevern den første veka etter utskriving.
Populasjonen er pasientar som har vore utskrivne i 2020-2023. Dei følgjande tabellane viser prosentdel som får
- konsultasjon i primær- eller spesialisthelsetenesta innan 72 timar etter utskriving.
- oppfølging i poliklinikk, hos fastlege og legevakt i løpet av dei første 7 dagane etter utskriving
- oppfølging i poliklinikk, hos fastlege og legevakt i løpet av dei første 30 dagane etter utskriving
Vidare viser tabellen andelen som vert reinnlagde innan høvesvis 7, 14 og 30 dagar etter utskriving. Detaljar om type tenester som vert nytta, reinnleggingar og liknande er vist i Vedlegg 2 Tilleggsfigurar, forløpsanalyse.

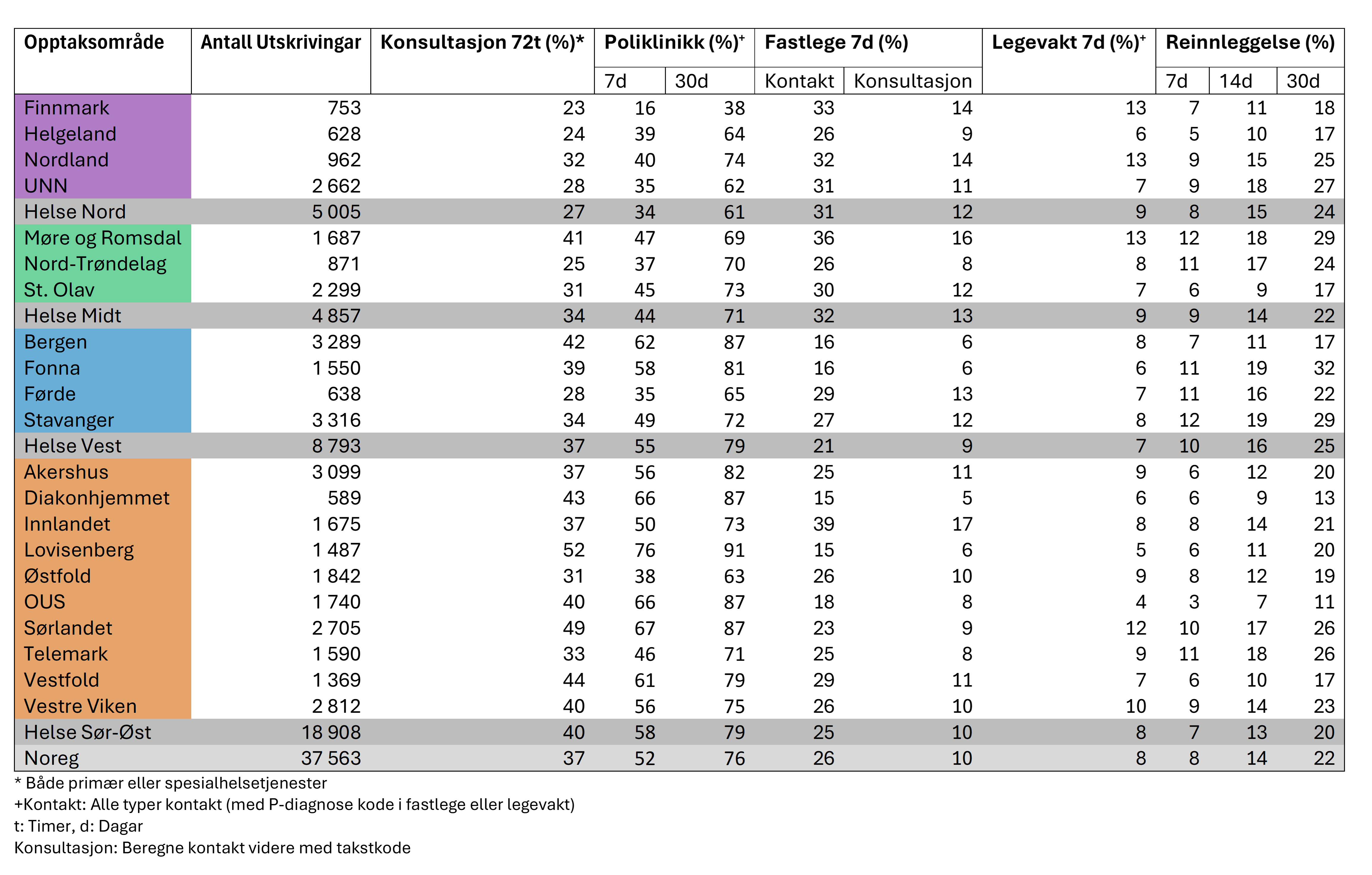
På landsbasis mottek ein tredjedel av dei som har vore innlagde for depresjon oppfølging innan 72 timar. Dei fleste regionane er i nærleiken av dette, men tala er klart lågare i Helse Nord. Det er store variasjonar mellom helseføretaka i oppfølginga, der rundt 20 prosent i Førde, Nordland og Finnmark har ein oppfølgande konsultasjon dei første 72 timane, medan i Vestfold mottek 55 prosent av pasientane ein slik konsultasjon i primær- eller spesialisthelsetenesta. For mange av helseføretaka er prosentdelen på rundt 30.
Den første veka etter utskriving står poliklinikk og fastlege for oppfølging av mange av pasientane. På landsbasis får 42 prosent poliklinisk behandling. Det er store forskjellar mellom helseføretaka. Medan 22 prosent i Finnmark er i poliklinisk oppfølging i løpet av den første veka, får heile 56 prosent i Helgeland, Lovisenberg og Vestfold i ei slik oppfølging i løpet av den same tida. Dei andre opptaksområda fordeler seg mellom desse ytterpunkta. Ser vi på oppfølginga innan 30 dagar, varierer denne frå 49 til 75 prosent. Nordland og Finnmark ligg lågast, medan Bergen ligg høgast. Mange av opptaksområda er på rundt 70 prosent etter 30 dagar.
Ein tredjedel er i kontakt med fastlege i løpet av den første veka etter utskriving. Medan prosentdelen er relativt lik på tvers av regionane, er variasjonen betydeleg mellom opptaksområda. Lågast andel fastlegekontakt har Helgeland og Diakonhjemmet, med rundt 22 prosent, medan Vestfold, Innlandet og Stavanger har høgast, med over 40 prosent. Når det gjeld konsultasjonar hos fastlege, er òg opptaksområde Helgeland og Diakonhjemmet lågast, med 14 prosent. Fleire andre helseføretak har òg låge andelar på under 20 prosent. Høgst andel konsultasjonar er det i opptaksområda Stavanger og Innlandet, som for kontaktar, men Nordland og Vestfold er òg høgt på konsultasjonar, med nær 30 prosent som får konsultasjonar i løpet av den første veka. Berre 5 prosent av pasientane med depresjon er i kontakt med legevakt i løpet av denne perioden, med noko variasjon mellom opptaksområda.
Forholdsvis få pasientar vert reinnlagde den første veka etter utskriving, men etter 30 dagar er talet meir betydeleg. På landsbasis vert 10 prosent reinnlagde i løpet av ein månad etter utskriving. Variasjonane er nokså store mellom helseføretaka, og varierer frå 5 prosent i Finnmark til 20 prosent med ny innlegging i Fonna.
For personar innlagde med psykose mottek 37 prosent oppfølging i form av konsultasjon i primær- eller spesialisthelsetenesta etter 72 timar. Variasjonen er nokså stor mellom helseføretaka, frå 23 prosent i Finnmark til 52 prosent i Lovisenberg. Det er òg forskjellar mellom regionane, frå 27 prosent i Helse Nord til 40 prosent i Helse Sør-Øst. Den vidare oppfølginga innan ei veke hos fastlege, legevakt eller i poliklinikk er viktig fordi symptom kan endre seg raskt, og av omsyn til informasjon og ansvar for oppfølging. Andelen som er i kontakt med fastlege for psykoseliding i løpet av den første veka er 26 prosent for kontaktar og 10 prosent for konsultasjonar. Kontaktar varierer frå 15 prosent i Lovisenberg til 39 prosent i Innlandet. Konsultasjon uttrykker behandling meir spesifikt enn kontakt og opptaksområde Innlandet har høgast andel konsultasjonar med fastlege med 17 prosent, medan Diakonhjemmet har lågast med 5 prosent.
Ser vi nærare på oppfølging i poliklinikk er andelen på landsbasis på 52 prosent, men med store variasjonar. Oppfølginga den første veka varierer frå 16 prosent i Finnmark til 76 prosent i Lovisenberg. Oppfølginga innan 30 dagar varierar frå 38 prosent til 91 prosent, og det er dei to same opptaksområda som har lågaste og høgaste andel også i dette tidsrommet. Lovisenberg har låg andel oppfølging hos fastlege og høg i poliklinikk, men denne samanhengen verkar ikkje å vere sterk for mange av opptaksområda. Opptaksområda i Helse Nord har langt lågare prosentdel i poliklinikk. Samtidig er andelen oppfølging hos fastlege ikkje særleg høgare.
Ein mindre del av pasientane har kontakt med legevakt i løpet av den første veka, med rundt 8 prosent på landsbasis. Det er imidlertid ein del variasjon i denne, frå 4 til 13 prosent.
Når det gjeld reinleggingar, er prosentdelen relativt høg, og betydeleg høgare enn for depresjon. På landsbasis vert 22 prosent vert reinnlagde i løpet av første månaden etter utskriving. Andelen varierer frå 11 prosent i OUS til 32 prosent i Fonna. Sistnemnde har òg høgast andel reinlegging for depresjon.
Oppsummert ser vi store geografiske forskjellar på ei rekke indikatorar for oppfølging, og ved antatt lik førekomst skal variasjonen tilseie underoppfølging i enkelte opptaksområde. Til ein viss grad kan enkelte indikatorar forklarast av forskjellar i organisering, men dei store forskjellane i oppfølging i spesielt prosentdel i poliklinikk tyder på at innlagde ikkje mottek lik oppfølging uavhengig av kvar dei bur. Spesielt for psykoselidingar er forskjellane mellom regionane store. Helse Nord har 18 prosentpoeng lågare oppfølging etter 30 dagar samanlikna med Helse Sør-Øst, og dei enkelte opptaksområda har alle lågare andelar enn nesten alle opptaksområda i Helse Sør-Øst.
Angst- og stressrelaterte lidingar
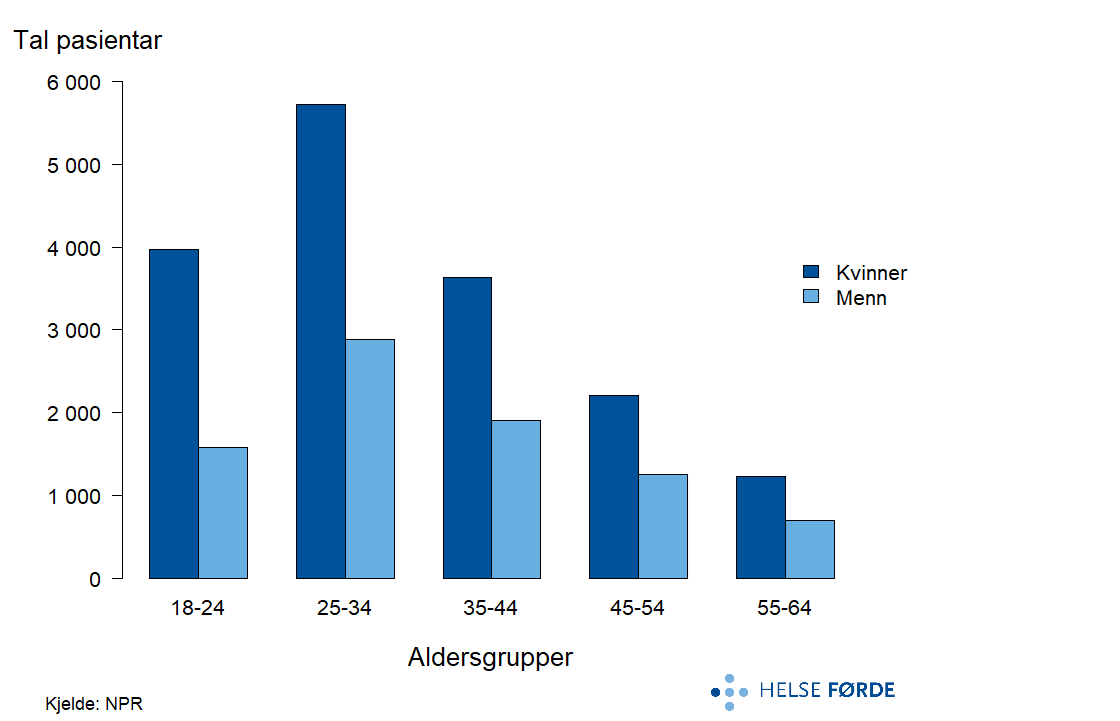
Angstlidingar er ei av dei større pasientgruppene innan psykisk helsevern. Det er flest personar med angstlidingar i aldersgruppene 18–24 år og 25–34 år, og kvinner er i klart fleirtal i alle aldersgrupper. Talet på pasientar fell gradvis med aukande alder frå 25-34 år. Dette samsvarer med etablerte epidemiologiske funn der angstlidingar er vanlegast i ung vaksen alder og meir utbreidde blant kvinner enn menn.
Kvart år mottok i gjennomsnitt 24 600 personar til saman 234 000 kontaktdagar for angstlidingar. I løpet av femårsperioden ser vi ein stor reduksjon i tal personar som mottek behandling. Nedgangen var størst for opptaksområda i midtre og nedre del av ratane, noko som tyder på at den geografiske variasjonen har auka noko over tid. Det er middels geografisk variasjon i pasientraten i mellom opptaksområda, med ein systematisk variasjonskomponent (SCV) på 5,1. Lovisenberg og Bergen har rundt dobbelt så høge pasientratar som UNN og Stavanger. Det er òg noko forskjell mellom dei regionale helseføretaka, og med unntak av Finnmark er alle opptaksområda med høge ratar i Helse Vest og i Helse Sør-Øst.
Kvar pasient mottok i gjennomsnitt 9,5 kontaktdagar i løpet av eitt år. Lovisenberg og OUS skil seg ut med høgare rate for kontaktdagar enn dei andre opptaksområda, og nesten alle områda som ligg over landsraten ligg i opptaksområda til Helse Sør-Øst. Tal kontaktdagar per pasient varierer frå 7 til 11 dagar, noko som ligg innanfor normalvariasjonen samanlikna med andre tilstandar. Det er ein klar tendens til at opptaksområda som har høg kontaktrate også har mange kontaktdagar per pasient, noko som indikerer at høg pasient intensitet bidreg til å trekke opp raten. UNN og Stavanger skil seg noko frå dette mønsteret, sjølv om dei har relativt høge tal kontaktdagar per pasient, ligg dei berre på moderate nivå når det gjeld samla kontaktdagsrate.
Avtalespesialistar står for ein stor del av behandlinga for angstlidingar, med rundt 40 prosent, og prosentdelen er klart større i områda som òg har dei høgaste samla kontaktdagstratane. Variasjonen er altså liten for pasientar behandla i helseføretaka- det er bruken av avtalespesialistar som varierer mykje. Samla er variasjonen dermed stor, med ein SCV på 7,2.
Obsessiv-kompulsiv liding (OCD)
Pasientar med obsessiv-kompulsiv liding (OCD) er ei mindre pasientgruppe innanfor angst- og stressrelaterte lidingar. Dei fleste er i aldersgruppene 18-24 og 25-34 år, og i desse aldersgruppene mottek fleire kvinner enn menn behandling. Tal personar som mottek behandling er lågare i dei eldre aldersgruppene, og kjønnsforskjellane mindre.
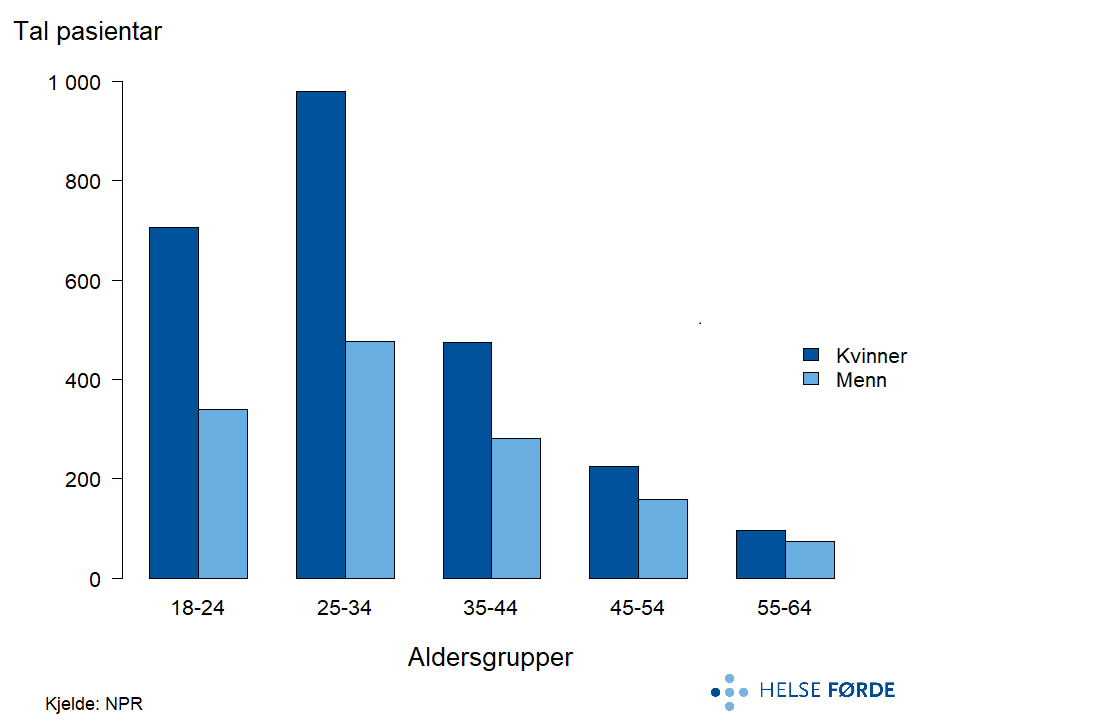
Obsessiv-kompulsiv liding (tvangsliding, OCD) utgjorde ei relativt lita gruppe personar innanfor angst- og stressrelaterte lidingar. I perioden 2020-2024 mottok i gjennomsnitt 3800 personar 39 500 kontaktdagar årleg i poliklinisk behandling. På landsbasis endra pasientraten seg lite i løpet av femårsperioden, men nokre av opptaksområda hadde markante endringar. Diakonhjemmet, Bergen og Helgeland hadde ein tydeleg reduksjon i raten.
Den geografiske variasjonen i pasientraten var middels, med SCV på 5,4. Opptaksområda i Oslo-området, og Bergen, hadde rundt dobbelt så høg pasientrate som Helgeland, som hadde lågast. Det er ein tendens mot at opptaksområda i Helse Vest og Helse Sør-Øst har høgare rate for pasientar samanlikna med dei to nordlegare regionane, eit trekk vi òg ser for andre angstlidingar.
Kvar pasient mottok i gjennomsnitt 10,3 kontaktdagar i året. Med SCV på 8,1 var den geografiske variasjonen i kontaktdagsraten for OCD stor, der Lovisenberg og OUS hadde rundt tre gonger så høg kontaktdagsrate som Helgeland og Møre og Romsdal. I desse opptaksområda kjem ein stor del av kontaktdagane frå avtalespesialistar, noko som er typisk for Oslo-området. I dei fleste andre opptaksområde er kontaktdagane i hovudsak knytte til offentleg psykisk helsevern. Helgeland, Møre og Romsdal og Østfold har dei lågaste ratane totalt sett. Mønsteret viser at både tilgang på og organisering av behandling varierer betydeleg mellom regionane, med særleg høg kapasitet og breitt behandlingstilbod i Oslo-området.
På nasjonalt nivå var det ein liten reduksjon i raten i løpet av femårsperioden, men utviklinga var ulik mellom opptaksområda. Variasjonen i kontaktdagsraten er større enn variasjonen i pasientraten for OCD. Dette tyder på at oppfølginga pasientane får skil seg meir mellom opptaksområda enn sjølve talet på pasientar. Dette er òg reflektert i forskjellane i tal kontaktdagar per pasient.
Post-traumatisk stressliding (PTSD)
Post-traumatisk stressliding (PTSD) er ei stor gruppe pasientar innan angst- og stressrelaterte lidingar. Flest kvinner mottek behandling i alle aldersgrupper, og tal pasientar er jamnare fordelt etter alder enn for andre angst- og stressrelaterte lidingar.
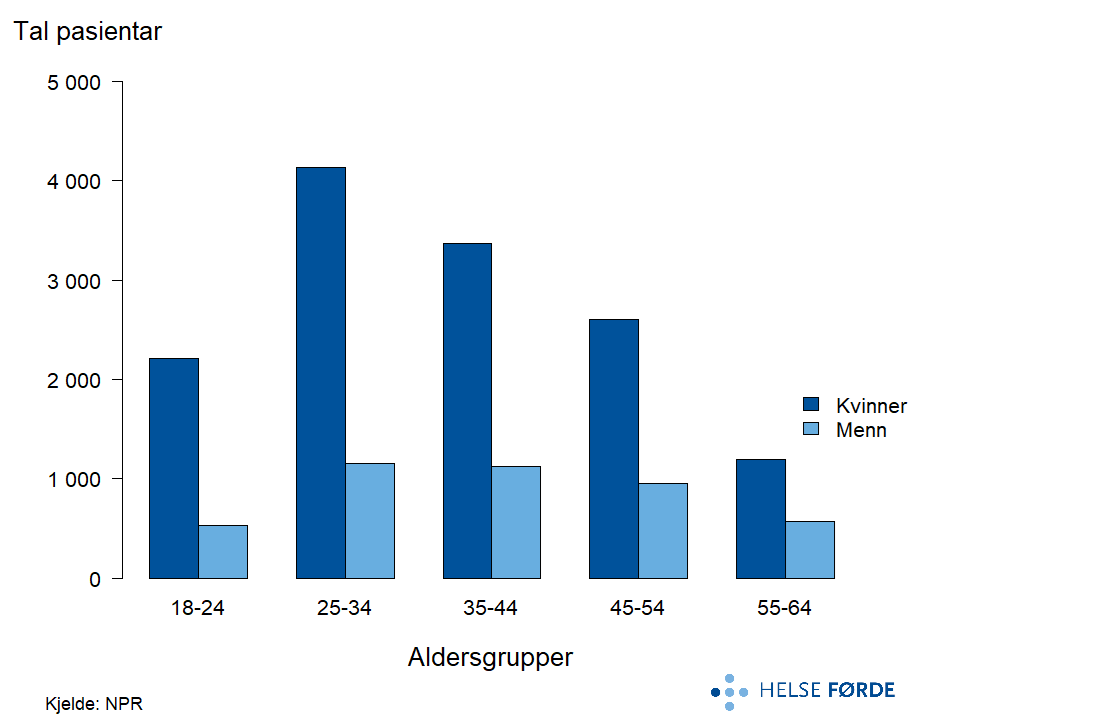
I perioden 2020-2024 mottok i gjennomsnitt 17 000 personar rundt 235 000 kontaktdagar i poliklinisk behandling for posttraumatisk stressyndrom (PTSD). Dette gjer pasientgruppa til ei av dei større innanfor psykisk helsevern. Det er ein markant auke i pasientraten i løpet av femårsperioden, og denne utviklinga var tydeleg for dei fleste opptaksområda.
Den geografiske variasjonen mellom opptaksområda er middels, med SCV på 4,3. Finnmark skil seg ut med betydeleg høgare pasientrate enn resten av landet, om lag dobbelt så høg rate som Stavanger, som ligg lågast. For dei fleste opptaksområda ligg raten nær landsnivået.
Kvart år mottok i gjennomsnitt 17 000 personar rundt 235 000 kontaktdagar i poliklinikk for posttraumatisk stressliding (PTSD). Dette tilsvarer om lag 13,7 kontaktdagar per pasient per år. Kontaktdagsraten auka markant gjennom femårsperioden, noko som skil seg frå utviklinga for andre angst- og stressrelaterte lidingar, der auken har vore meir moderat. Den geografiske variasjonen i kontaktdagsraten var middels, med SCV på 4,4.
Variasjonen i tal kontaktdagar per pasient var forholdsvis liten samanlikna med andre angst- og stressrelaterte lidingar, med ein største forskjell frå 15 dagar i UNN til 11 dagar i Nord-Trøndelag. Det er såleis ein nokså nær samanheng mellom pasientrate og kontaktrate for PTSD.
I Oslo-området (Diakonhjemmet, Lovisenberg og OUS) og i Bergen utgjer avtalespesialistar ein vesentleg del av behandlinga, medan desse speler ei langt mindre rolle i Finnmark, Helgeland og St. Olav, der dei fleste kontaktdagane kjem frå offentleg psykisk helsevern. Prosentdelen som vert behandla for PTSD hos avtalespesialistar er jamnare fordelt geografisk enn for øvrige angstlidingar.
Stemningslidingar
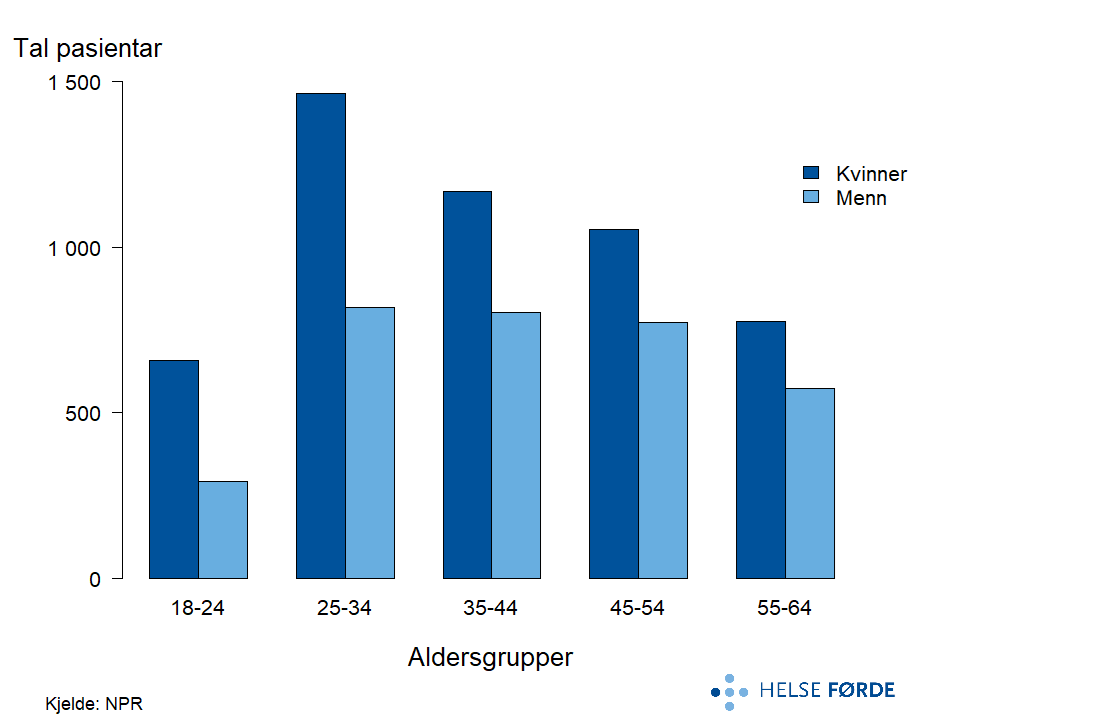
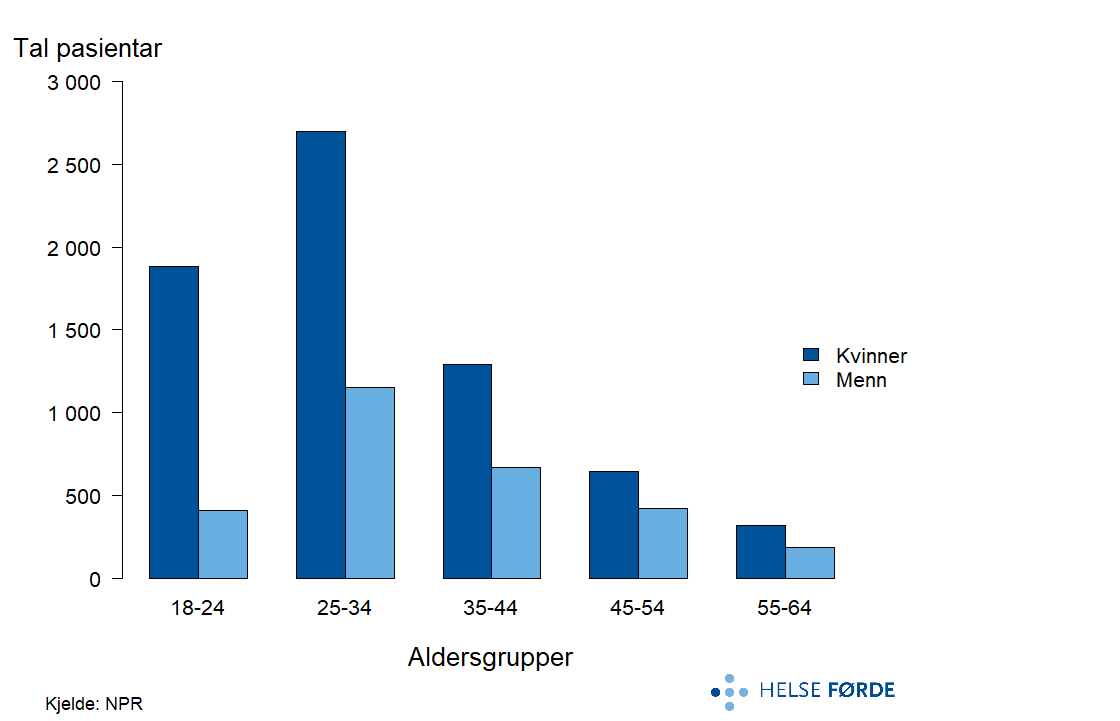
Depresjonslidingar er blant dei mest utbreidde psykiske lidingane i den vaksne befolkninga, og ein betydeleg del av pasientane får poliklinisk behandling i psykisk helsevern. Figuren viser kor mange pasientar som årleg fekk behandling for depresjon, fordelt på kjønn og aldersgrupper i perioden 2020–2024.
Det er flest pasientar i alderen 25–34 år, og kvinner er i tydeleg fleirtal i alle aldersgrupper. Talet på pasientar aukar frå 18–24 år til 25–34 år og går gradvis ned med aukande alder. Mønsteret samsvarar med kjende funn om at depresjon er mest utbreidd blant yngre vaksne og meir vanleg hos kvinner enn hos menn.
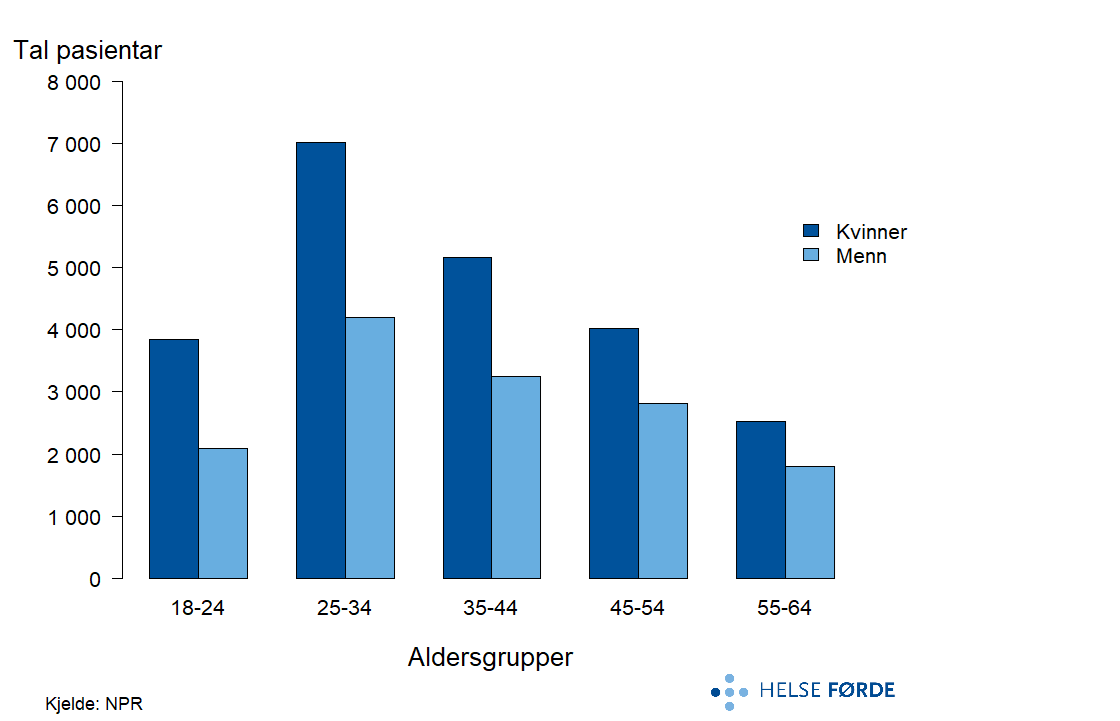
Rundt 36 000 personar mottok årleg 380 000 kontaktdagar i poliklinisk behandling for depresjon. Dette tilsvarar over 1 prosent av den vaksne befolkninga, og gjer depresjon til den største diagnosegruppa i psykisk helsevern. Etter pandemien ser vi ein tydeleg nedgang i pasientrate, både nasjonalt og i alle opptaksområda. Nedgangen har vore størst dei siste par åra. Moglege forklaringar kan vere lågare behov, eller endra tilbod og prioriteringar, men òg framvekst av heilprivate aktørar som tilbyr helsetenester innan psykisk helse.
Med SCV på 7,2 er den geografiske variasjonen i pasientraten stor. I Lovisenberg og Finnmark opptaksområde mottek nær tre gonger så mange personar behandling som på Sørlandet, som har lågast rate. Dei øvrige opptaksområda i Oslo-området samt Bergen har òg høge rater, men skil seg ikkje så tydeleg frå landsraten. Sjølv om variasjonen mellom opptaksområda er stor, kan vi ikkje utelukke at forskjellane heng saman med ulikt behov.
I løpet av femårsperioden var det ein klar nedgang i rate for kontaktdagar, og nedgangen var jamn for kvart av åra. Ettersom nedgangen følgjer endringa i pasientraten, skuldast nedgangen at færre pasientar mottok behandling for depresjon, og ikkje at kvar enkelt pasient fekk mindre oppfølgjing.Kvar pasient mottok i gjennomsnitt 10,7 kontaktdagar, og antal kontaktdagar per pasient varierte frå 8,5 til 11,5 mellom opptaksområda. Samanlikna med andre lidingar, er dette forholdsvis små forskjellar i oppfølgjing.
SCV på 8,7 uttrykker stor geografisk variasjon i rate for kontaktdagar. Lovisenberg skil seg tydeleg ut med ein langt høgare rate for kontaktdagar enn øvrige opptaksområde, men og for dei øvrige opptaksområda er variasjonen stor. Vi kan likevel ikkje utelate moglegheita for at forskjellane skuldast forskjellar i behov for behandling, og at forskjellane i ratane såleis kan være uttrykk for ønska variasjon. Det kjem mellom anna av at tilbodet er ulikt organisert, til dømes ved at FACT-team er meir omfattande og bidreg til høgare bruk av poliklinisk behandling i enkelte opptaksområde enn i andre.
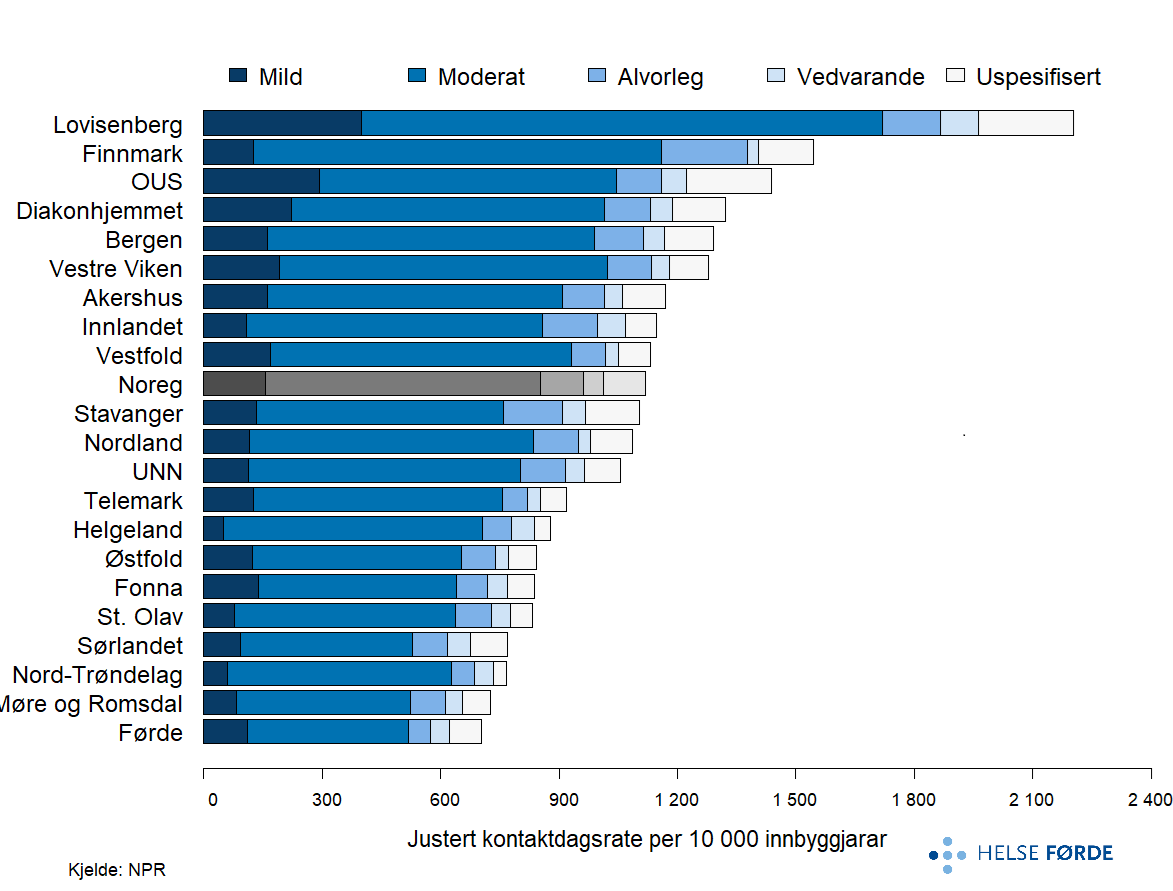
Fordeling av alvorsgrad for kontaktdagar ved depresjon
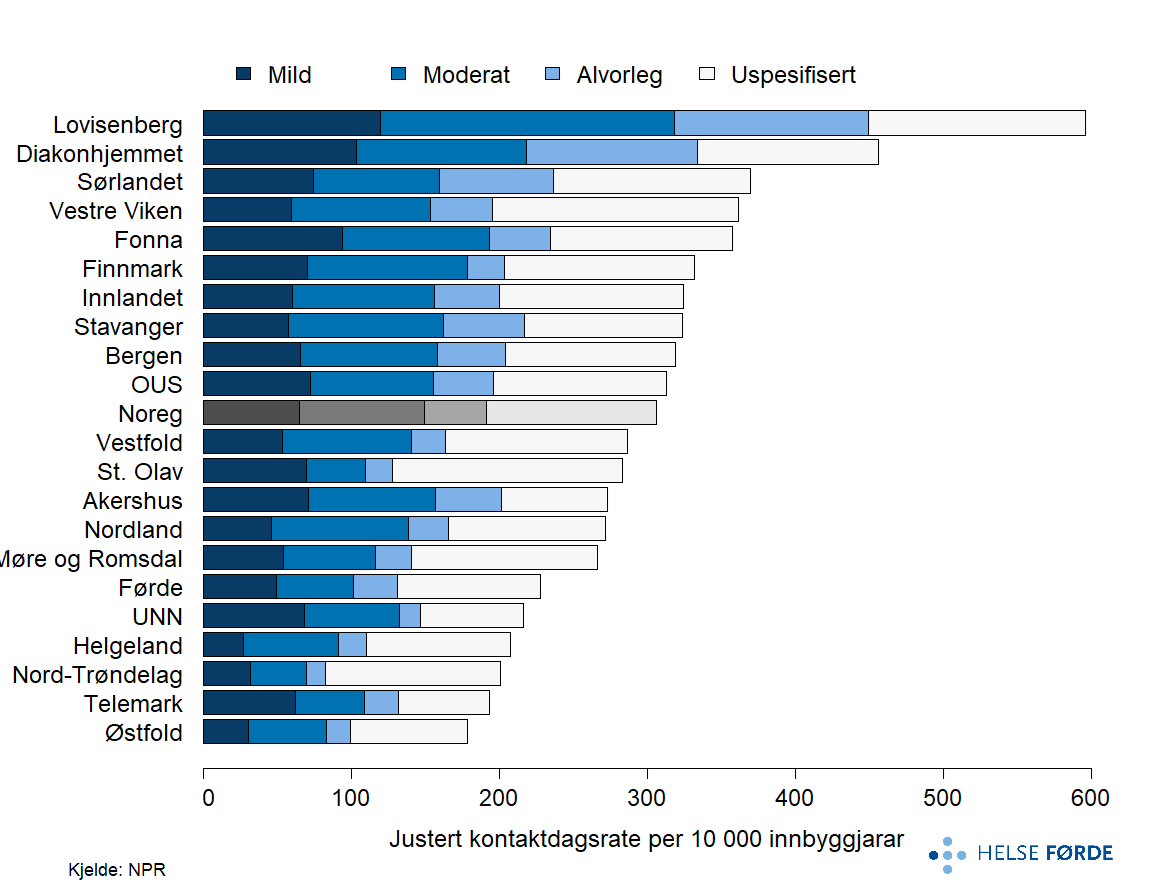
Figuren viser korleis kontaktdagane for depresjon fordeler seg etter alvorsgrad (mild, moderat, alvorleg, vedvarande, uspesifisert) i ulike opptaksområde. Stolpane viser både total mengd kontaktdagar og prosentdelen innan kvar alvorsgradskategori. Totalt har Lovisenberg har høgast mengd kontaktdagar, medan dei fleste andre område ligg nær landsnivået.
Det er store geografiske forskjellar i kor mange kontaktdagar som blir brukt i behandling av depresjon, men fordelinga av alvorsgrad er relativt lik på tvers av opptaksområda. Figuren viser at moderate depresjonar står for størsteparten av kontaktdagane i alle opptaksområder. Dette understrekar at depresjon er ei av dei mest belastande og ressurskrevjande lidingane i psykisk helsevern, og kapasitet i poliklinikk må vere dimensjonert for eit stort volum av pasientar med moderate lidingar, ikkje berre dei aller mest alvorlege. Mild og alvorleg depresjon varierer noko mellom opptaksområda. Uspesifiserte diagnosar utgjer ein mindre og varierende del av kontaktdagane.
Kvart år var 3500 personar innlagde i døgnbehandling for depresjon. Det svarer til ein rate på 10 per 10 000 innbyggjarar på landsbasis. Pasientraten gjekk noko ned i løpet av femårsperioden på landsbasis, men for kvart av opptaksområda endra pasientratane seg ulikt.
Variasjonen mellom opptaksområda var middels. Finnmark og Nordland hadde nær fire gonger så høg rate for innlagde pasientar som Diakonhjemmet, som hadde lågast. Mange av opptaksområda hadde pasientratar i nærleiken av landsraten. Det var regionale forskjellar i pasientraten, ved at samtlege av helseføretaka i Helse Nord hadde ratar over landsraten, medan dei øvrige regionane hadde større variasjon.
Bipolare lidingar
Bipolare lidingar er kroniske stemningslidingar som krev langvarig oppfølging, og mange pasientar mottek poliklinisk behandling i vaksenpsykiatrien. Figuren viser kor mange pasientar som årleg fekk behandling for bipolare lidingar, fordelt på kjønn og aldersgrupper i perioden 2020–2024.
Figuren viser at flest pasientar med bipolare lidingar er i aldersgruppa 25–34 år, etterfølgd av gruppa 35–44 år. Talet på pasientar minkar gradvis etter fylte 45 år. I alle aldersgrupper er kvinner i fleirtal, men skilnaden mellom kvinner og menn er mindre enn for til dømes depresjon og angst. Mønsteret samsvarar med det ein kjenner frå tidlegare forsking. Bipolare lidingar debuterer ofte i ung vaksen alder, og begge kjønn er relativt jamt representerte, men med noko overvekt av kvinner i behandling (Singh et. al, 2025).
I perioden 2020-2024 mottok i gjennomsnitt 7900 personar 102 000 kontaktdagar i poliklinisk behandling for bipolare lidingar. Det er såleis ei av dei mindre gruppene innan psykisk helsevern for vaksne. Til liks med depresjon var det ein jamn reduksjon i pasientraten frå pandemien og fram til 2024, og reduksjonen var systematisk for alle opptaksområda.
Variasjonen i pasientraten var middels, med ein systematisk variasjonkomponent (SCV) på 3,4. Lovisenberg skil seg ut med høgare pasientrate enn øvrige opptaksområde, men forskjellane er ikkje like tydelege som for depresjon. Kvar person mottok i gjennomsnitt 13 kontaktdagar i poliklinisk behandling for bipolare lidingar. Antal kontaktdagar per pasient varierte frå 10 til 15,8, som ikkje er særleg høg variasjon samanlikna med andre psykiske lidingar. Raten for kontaktdagar gjekk noko ned i perioden, men reduksjonen har store likskapstrekk med reduksjon i pasientrate. Det tyder på at oppfølginga per pasient endra seg lite, men at pasientgruppa vart mindre.
Med ein SCV på 7,7 er variasjon i rate for kontaktdagar stor. Lovisenberg skil seg ut med rundt dobbelt så høg rate som på landsraten, og Diakonhjemmet skil seg òg ein del frå øvrige opptaksområde. Forskjellar i behandling kan henge saman med høgare behov, og det kan difor ikkje utelukkast at variasjonen er ønska. Mellom anna kan forskjellar i organisering mellom helseføretaka, som behandling ved FACT-team forklare høgare bruk av poliklinisk behandling.
Fordeling av alvorsgrad for kontaktdagar ved bipolare lidingar
Figuren viser korleis kontaktdagane for bipolare lidingar fordelar seg etter alvorsgrad (mild, moderat, alvorleg, uspesifisert) for kvart opptaksområde. Stolpane viser både total mengde kontaktdagar og prosentdelen av kvar alvorsgrad kategori.
Det er store forskjellar i kor mange kontaktdagar pasientar med bipolare lidingar har i dei ulike opptaksområda. Lovisenberg og Diakonhjemmet har klart høgast aktivitet. Moderat bipolar liding utgjer den største delen av kontaktdagane i alle område, medan mild og alvorleg grad varierer meir. Delen uspesifiserte diagnosar er høg i fleire område, noko som kan tyde på ulik diagnostisk praksis og forskjellar i kompleksiteten i pasientgruppene.
Psykoselidingar
Personar med psykoselidingar mottek både poliklinisk behandling og døgnbehandling. Dei fleste pasientane er i aldersgruppene frå 25 til 54 år, og i den yngre delen av desse aldersgruppene mottek langt fleire menn enn kvinner behandling.
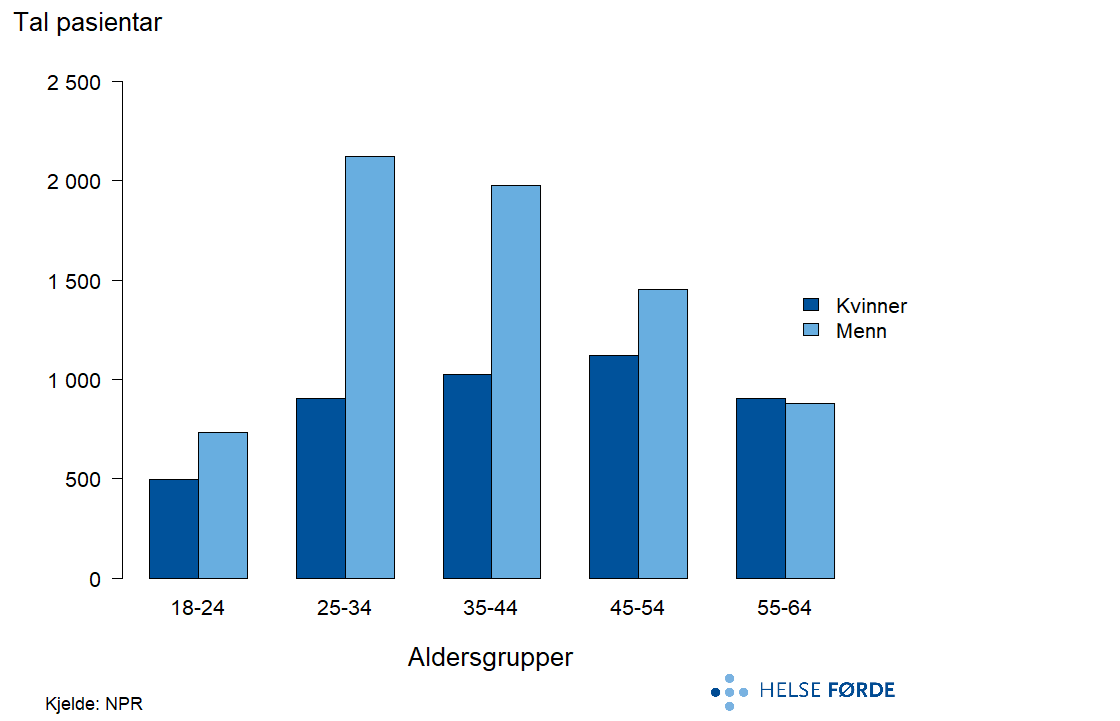
Kvart år mottok 10 300 personar poliklinisk behandling for psykoselidingar, og desse mottok i gjennomsnitt 239 000 kontaktdagar årleg. Antal kontaktdagar per pasient er 23,2, som er blant dei høgaste innan psykisk helsevern. Pasientraten heldt seg svært stabil i løpet av perioden 2020-2024, både på landsbasis og for dei aller fleste opptaksområda. Nordland og Telemark var dei einaste opptaksområda med større endringar i pasientraten, der raten auka.
Den geografiske variasjonen i pasientraten var middels, med unntak for Lovisenberg som skil seg ut med ein langt høgare rate enn dei øvrige opptaksområda. Dei øvrige to opptaksområda i Oslo-området har òg høge rater.Rate for kontaktdagar var stabil i løpet av femårsperioden, både på landsbasis og for dei aller fleste opptaksområda. Lovisenberg, Vestfold, Vestre Viken, Innlandet og Finnmark var opptaksområda med større endringar i raten.
Det var særs stor variasjon i rate for kontaktdagar for psykoselidingar, med SCV på 14,6. Variasjonen for psykoselidingar var såleis den største blant dei psykiske lidingane. Medan Lovisenberg har nær 2000 kontaktdagar per 10 000 innbyggjarar, er det tilsvarande talet for Finnmark på 278. Dei fleste opptaksområda hadde mellom 500 og 1000 kontaktdagar per 10 000 innbyggarar.
Forskjellane i antal kontaktdagar per pasient var store. I Lovisenberg er kvar pasient i poliklinisk behandling i gjennomsnitt 32,1 dagar i løpet av eit år, medan det tilsvarande talet i Finnmark, der det er lågast, er på 11,2. Dei store forskjellane i oppfølging kvar pasient mottek, forklarer det meste av variasjonen i rate for kontaktdagar. Høgare bruk kan mellom anna henge saman med ulikt behov og organisering. Lovisenberg opptaksområde har godt utbygde FACT-team som vil påverke aktivitetsratane for poliklinikk. Ettersom forskjellane kan stamme frå forskjellar i behov eller organisering, kan vi ikkje slå fast at variasjonen er uønska.
I perioden 2020-2024 mottok i gjennomsnitt 5400 personar døgnbehandling for psykoselidingar. Rate for innlagde pasientar er såleis rundt halvparten så stor som raten for pasientar i poliklinikk, for psykoselidingar. Det var lita endring i pasientraten i løpet av femårsperioden, både på landsbasis og for dei fleste opptaksområda. Nordland hadde imidlertid ein stor auke i pasientraten.
Variasjonen i pasientratane var middels mellom opptaksområda. Lovisenberg hadde høgast rate, men Telemark, UNN og Stavanger hadde òg høge ratar. Pasientratane var mellom 1,3 og 2,2 per 10 000 innbyggarar i den vaksne befolkninga. Sjølv om Lovisenberg har langt høgare rate i bruk av poliklinikk, skil opptaksområdet seg ikkje særleg frå andre i rate for pasientar i døgnbehandling.
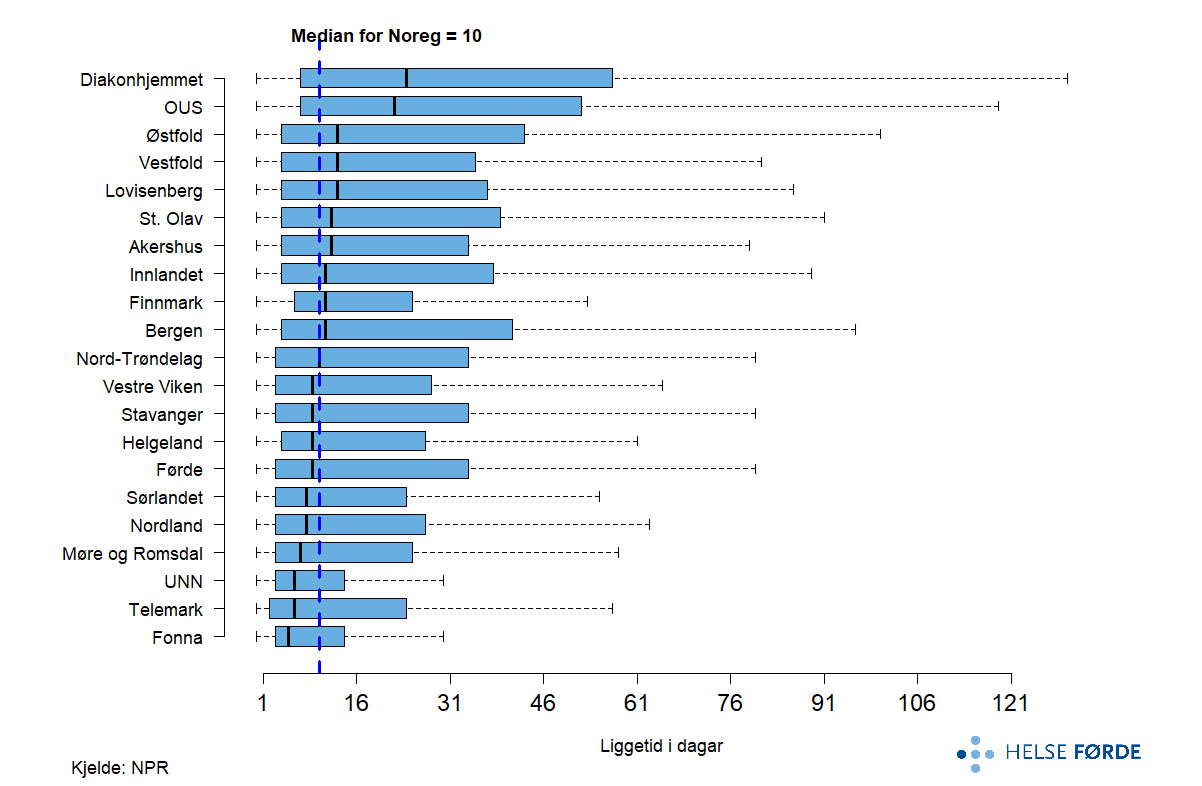
Personlegdomsforstyrringar
Personlegdomsforstyrringar er langvarige og funksjonspåverkande tilstandar som ofte krev langvarig og samanhengande behandling. Figuren nedanfor viser kor mange pasientar som årleg får poliklinisk behandling for personlegdomsforstyrring, fordelt på kjønn og aldersgrupper i perioden 2020–2024.
Det er flest pasientar i alderen 18–34 år, med særleg høge tal for kvinner i gruppa 25–34 år. I alle aldersgrupper er kvinner klart i fleirtal, noko som reflekterer kjende mønster i diagnose og behandlingssøking. Talet på pasientar fell markant med aukande alder, og er lågast i gruppa 55–64 år. Mønsteret tyder på at personlegdomsforstyrringar i stor grad blir identifisert og behandla i tidleg vaksen alder, medan færre godt vaksne er i behandling.
I perioden 2020-2024 mottok 9200 personar behandling i poliklinikk for personlegdomsforstyrringar, med til saman 147 000 kontaktdagar årleg. I løpet av femårsperioden var raten relativt stabil på landsbasis. Det betyr at kvar person i gjennomsnitt hadde 16 kontaktdagar i poliklinisk behandling.
Variasjonen i pasientraten var stor mellom opptaksområda, med SCV på 7,6. Lovisenberg, som har høgast rate på 43,2 personar per 10 000 innbyggarar, har rundt tre gonger så høg rate som Førde, som har lågast. Det er tendens til regionale forskjellar i pasientraten for personlegdomsforstyrringar. Som vert tydeleg av kartvisinga, er ratane høgare i Helse Midt og Helse Sør-Øst enn i Helse Nord og Helse Vest. Med antaking om lik førekomst verkar variasjonen for stor til å kunne forklarast av forskjellar i behov.
Det var ein klar auke i rate for kontaktdagar i løpet av femårsperioden. Variasjonen i rate for kontaktdagar var stor, med SCV på 8,9. Lovisenberg skil seg ut med langt høgare kontaktdagsrate enn øvrige opptaksområde, og har med 802 kontaktdagar per 10 000 innbyggarar rundt fire gonger så høg rate som Førde, som har færrast. Til liks med pasientraten er det òg tendens mot regionale forskjellar i kontaktdagsraten, der Helse Midt og Helse Sør-Øst har høgare rater enn dei to øvrige regionale helseføretaka. Opptaksområda som har høge kontaktdagsratar har òg høgt tal kontaktdagar per pasient, med unntak av i Helgeland, som har under landsgjennomsnittet. Vestfold har ein kontaktdagsrate nær landsraten, men har høgast tal kontaktdagar per pasient, som viser hyppigare oppfølging for ei mindre pasientgruppe, samanlikna med andre opptaksområde.
Attention Deficit/Hyperactivity Disorder (ADHD)
Personar med ADHD er ei av dei større pasientgruppene i psykisk helsevern. I gjennomsnitt mottek rundt 20 300 personar poliklinisk behandling kvart år. Dei fleste som er i behandling er i aldersgruppene under 35 år, så fell andelen med høgare alder. Berre eit mindre tal personar over 55 år mottek poliklinisk behandling. Kjønnsforskjellane er tydelege i aldersgruppene under 35 år, der fleire kvinner enn menn mottek behandling. Helseatlas for Psykisk helsevern for barn og unge visar at fleire gutar enn jenter vert diagnostisert og behandla for ADHD tidleg, i barne- og ungdomsåra.
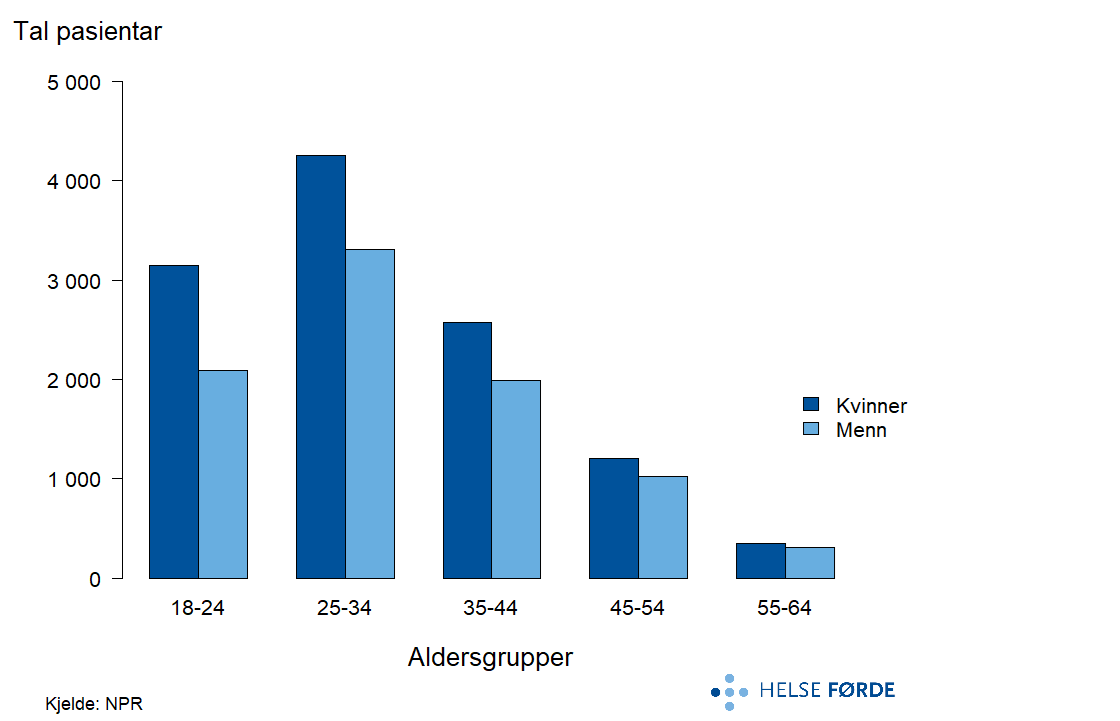
I perioden 2020-2024 var i gjennomsnitt 20 300 personar i poliklinisk behandling for ADHD, og mottok 153 000 kontaktdagar i poliklinikk årleg. Talet kontaktdagar per pasient var på 7,5 i gjennomsnitt kvart år. ADHD skil seg frå andre psykiske lidingar ved ein stor auke i pasientrate over femårsperioden, med over 50 prosent auke på landsbasis. Auken er gjennomgåande stor for alle opptaksområde, men enkelte har hatt ein reduksjon frå 2023 til 2024.
Med systematisk variasjonskomponent (SCV) på 9,1 var variasjonen i pasientraten stor mellom opptaksområda. Finnmark, med ein rate på 108 personar per 10 000 innbyggjarar, hadde rundt tre gonger så høg rate som Diakonhjemmet, som hadde ein rate på 39. Forskjellane er òg store innanfor kvart regionale helseføretak, spesielt tydeleg i Helse Nord og – Midt. Det fortel ikkje noko om systematikk mellom regionane, men tydeleggjer geografiske forskjellar for ein tilstand med førekomst som i avgrensa grad varierer geografisk. Enkelte nyare norske studium, rett nok for barn og unge, fortel at berre noko av den observerte geografiske variasjonen er forklart av forskjellar i symptom (Widding-Havneraas et al., 2022). Helseatlas for barn og unge viser liknande geografiske forskjellar, med låge ratar i Oslo-området og liknande forskjellar mellom helseføretaka i Helse Sør-øst og Helse Vest.
I løpet av femårsperioden har rate for kontaktdagar auka mykje. På landsbasis har raten auka med over 50 prosent, og auken er systematisk og stor i heile landet. Enkelte helseføretak har hatt ein reduksjon frå 2023 til 2024, og for landet som heilskap er endringa mellom desse åra liten.
Det er særs stor geografisk variasjon i kontaktdagsraten, med SCV på 10,2. Finnmark, med høgaste rate på 800 per 10 000 innbyggarar, har meir enn tre gongar så høg rate som Diakonhjemmet, som har lågaste rate på 264. ADHD skil seg frå andre psykiske lidingar ved at tal kontaktdagar per pasient varierer mindre. Innlandet, Sørlandet og UNN har 8,5 kontaktdagar per pasient, medan Nord-Trøndelag har lågast med 6,2. Såleis er kontaktdagar per pasient i mindre grad ei årsak til variasjonen i kontaktdagsratane. Med andre ord er det forskjellar i pasientrate som i stor grad påverkar ratane for kontaktdagar.
Eteforstyrringar
Dei fleste pasientane som mottek behandling for eteforstyrring i spesialisthelsetenesta er kvinner i alderen 18-44 år. I gjennomsnitt mottek 1200 kvinner i alderen 18-24 år og 25-34 år behandling årleg. Ettersom aldersgruppa 18-24 år utgjer ein mindre andel av befolkninga, er omfanget betydeleg større enn i aldersgruppa 25-34 år, sett i høve folketalet. Talet personar med eteforstyrring avtek med høgare alder.
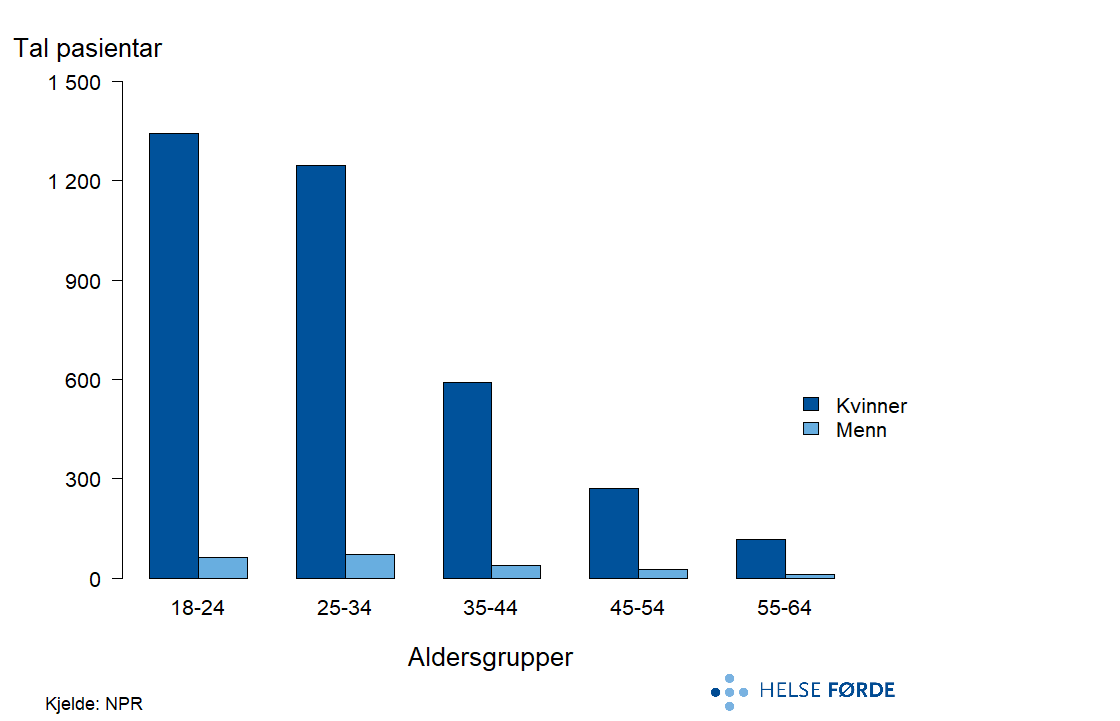
I perioden 2020-2024 mottok i gjennomsnitt 3800 personar poliklinisk behandling for eteforstyrringar. Raten gjekk noko ned i løpet av femårsperioden, både på landsbasis og for dei fleste opptaksområda. Medan opptaksområda i Helse Vest har lågare rate enn landsraten, har øvrige regionar større variasjon.
Variasjonen i pasientraten for eteforstyrringar var middels. Vestfold og Lovisenberg har høgare pasientrate enn øvrige opptaksområde, som alle er i nærleiken av landsraten. I perioden 2020-2024 mottok i gjennomsnitt 3800 personar 63 100 kontaktdagar i poliklinisk behandling for eteforstyrringar. Det betyr at kvar person i gjennomsnitt mottok 16,7 kontaktdagar kvart år, noko som er forholdsvis høgt for eteforstyrringar. Avtalespesialistar står for ein betydeleg del av behandlinga, men andelen behandla hos avtalespesialistar varierer mykje. Medan berre nokre få er behandla hjå avtalespesialistar i Helgeland, Nord-Trøndelag og St. Olavs, er andelane høgare i helseføretaka i Helse Sør-Øst samt Stavanger og UNN.
Kontaktdagsraten endra seg lite over tid på landsbasis, men Nord-Trøndelag, Diakonhjemmet og St. Olav hadde stor reduksjon. Den geografiske variasjonen i kontaktdagsraten er særs stor, med SCV på 12,2. Vestfold hadde meir enn tre gonger så høg kontaktdagsrate som Helgeland, som hadde lågast. Jamnt over har opptaksområda med høg pasientrate, òg høg rate for kontaktdagar, noko som er reflektert i talet på kontaktdagar per pasient. Imidlertid hadde OUS og Nordland eit forholdsvis høgt tal kontaktdagar per pasient. Mange opptaksområde er imidlertid i nærleiken av landssnittet på 16,7 kontaktdagar per pasient.
Kommunehelsetenesta
Samhandling mellom spesialist- og kommunehelsetenesta er avgjerande for at pasienten får eit heilskapleg og samanhengande tilbod. Samtidig har kommunane sjølve fridom til, og ansvar for, å organisere psykisk helseteneste på ein måte som best svarar til lokale behov og ressursar. Tenestetilbodet og organiseringa av tenestene varierer dermed mellom kommunar. Dette kan påverke tenestebruk i primærhelsetenesta og i spesialisthelsetenesta.
Fastlege og legevakt har ei større og meir behandlingsorientert rolle for vaksne, medan tenestene for barn og unge i større grad er retta mot vurdering og tilvising. For personar med lettare psykiske lidingar viser ratane både pasientar som seinare blir tilvist til den somatiske spesialisthelsetenesta, og pasientar som får behandling hjå allmennlege. Personar som får oppfølging i kommunehelsetenesta etter at dei har vore innlagde for meir alvorlege psykiske lidingar blir undersøkt nærare i ein eigen forløpsanalyse.
I perioden 2020-2024 fekk årleg om lag 563 000 personar til saman 1 860 000 konsultasjonar hjå fastlege eller legevakt for psykiske symptom, plager og lidingar. Dette svarer til ein rate på 1681 personar per 10 000 innbyggarar i den vaksne befolkninga. Det vil seie at rundt 16,8 prosent av den vaksne befolkninga hadde minst ein konsultasjon årleg for psykiske symptom, plager eller lidingar. Raten auka jamt i løpet av femårsperioden, eit trekk vi òg ser i psykisk helsevern for barn og unge, og i fleire somatiske sjukdommar. Variasjonen i pasientrate mellom opptaksområda var liten. Dei fleste opptaksområda i Helse Sør-Øst og Helse Nord ligg høgt, medan opptaksområda i Helse Vest har dei lågaste ratane. Raten varierer frå 1876 per 10 000 innbyggjarar i Østfold - med høgast rate, til 1412 per 10 000 innbyggjarar i Førde med lågast rate.
Kvart år mottok kvar pasient i gjennomsnitt 3,3 kontaktar. Raten auka klart i løpet av femårsperioden, ein tendens vi også ser for tilsvarande kontaktar blant barn og unge, om enn i noko mindre grad, og for fleire somatiske tilstandar. Variasjonen mellom opptaksområda var liten. Helgeland og Diakonhjemmet har saman med Bergen, Førde og Fonna i Helse Vest, lågare konsultasjonsrate enn resten av landet. Helgeland har betydeleg lågare tal kontaktar per pasient enn landsraten, medan dei andre opptaksområda er meir i nærleiken av landssnittet. Fonna og Helgeland har låge ratar, men òg lågt tal kontaktar per pasient. Førde skil seg noko frå desse ved tal kontaktar per pasient på landssnittet, som betyr at ei mindre pasientgruppe mottek noko fleire kontaktar.
Metode
Datakjelder
Grunnlaget for analysane er registerdata frå:
- Norsk pasientregister (NPR) og Kommunalt pasient- og brukarregister (KPR), begge forvalta av Folkehelseinstituttet (FHI).
- Statistisk sentralbyrå (SSB)
NPR gir data om aktivitet i sektorane psykisk helsevern for vaksne og avtalespesialister. KPR gir data om konsultasjonar hjå allmennlege og legevakt. Data frå begge registra dekkjer perioden 2020–2024.
Utval og aldersgrupper
Analysen omfattar personar i alderen 18–64 år, definert ut frå alder ved kontakt i psykisk helsevern for vaksne. Enkelte pasientar over 18 kan likevel framleis få behandling i barne- og ungdomspsykiatrien (BUP), utifrå stabilitet i sjukdomsbiletet og for å hensynta behov for kontinuitet i behandlinga.
Pasientane som inngår i analysen har hatt kontakt med sektorane:
- Psykisk helsevern for vaksne
- Avtalespesialistar i psykisk helsevern
I overordna analysar er alle opphald inkluderte uavhengig av diagnosar, medan opphald i diagnosespesifikke analysar er inkluderte ved relevante F-kodar i ICD-10-kodeverket.
I analysar for kommunehelsetenesta vart aktuell kode i kodeverk ICPC-2 nytta: P01-P29 (symptom og plager) og P70-P99 (diagnoser/sjukdommar) unntatt P15-P19 (gjeld ruslidingar). Følgende takstkodar var brukt:
'2ad': Fysisk konsultasjon dagtid
'2ae': E-konsultasjon dagtid
'2aef': E-konsultasjon kveld
'2aek': E-konsultasjon legevakt/kveld
'2ak': Fysisk konsultasjon kveld/legevakt
'2ed': Gruppebehandling
'11ad': Heimebesøk, dagtid
'11ak' -Heimebesøk, kveldstid
Det er rekna tal på unike pasientar per år og buområde. Pasientar som flyttar kan bli telt fleire gonger i ulike buområde. Det nasjonale pasienttalet er derfor noko lågare enn summen av pasientar i alle buområde.
Poliklinisk kontaktdag
All kontakt der pasienten vart inn- og utskriven same dato, og omfattar både polikliniske konsultasjonar og dagbehandling. Kontaktane omfattar både direkte og indirekte konsultasjonar. Vi skil ikkje mellom fysiske konsultasjonar og konsultasjonar som skjer via video eller telefon, og inkluder òg andre typar indirekte kontaktar. Administrative kontaktar er ikkje konsultasjonar, men er eit mål på den breiare oppfølginga pasienten får.
Analysane nyttar kontaktdagar som aktivitetsmål, då vi ser helsetenestebruk frå pasienten sitt perspektiv, og såleis ikkje treng skilje mellom ulike måtar å strukturere dagen på.
ISF-reglementet nyttar ei liknande praktisk tilnærming, ved at polikliniske kontaktar i løpet av same dagen som hovudregel skal slåast saman til eitt opphald, med enkelte unntak. Strukturerte polikliniske opphald tel som berre eitt opphald uavhengig av desse unntaka. Opphald etter ISF-reglementet er òg aktuelle som aktivitetsmål, men ISF-opphald endrar resultata i analysane lite.
Alvorsgrad
Kontaktar for depresjon og bipolare lidingar er klassifiserte etter alvorsgrad.
Alvorsgrad ved depressive lidingar
- Alvorleg: F32.2–.3, F33.2–.3
- Moderat: F32.1, F33.1
- Mild: F32.0, F33.0
- Vedvarande stemningsliding: F34.* (inkludert underkodar)
- Uspesifisert episode: F32.8–.9, F33.8–.9, F33.4, samt treteiknskodar F32/F33
Alvorsgrad ved bipolare lidingar
- Alvorleg: F30.2, F31.2, F31.4, F31.5
- Moderat: F30.1, F31.1, F31.3, F31.6
- Mild: F30.0, F31.0, F31.7
- Uspesifisert episode: F30.8–.9, F31.8–.9, samt treteiknskodar F30/F31
Innleggingar
Døgnopphald er definert som opphald med:
- Omsorgsnivå lik 1 eller utdato større enn inndato, innan sektor psykisk helsevern for vaksne. Opphald vert slått saman når dei inngår i same behandlingsforløp, t.d. ved flytting mellom institusjonar, og det ikkje går meir enn 8 timar mellom utskriving og ny innskriving
- Aktuell utskrivingsdiagnose som hovudtilstand
Ved samanslåtte opphald vert opphaldet inkludert ved hovudtilstand i det siste av dei samanslåtte opphalda, i diagnosespesifikke analysar.
I dei diagnosespesifikke analysane vert behandling analysert dersom talgrunnlaget er stort nok til at det er statistisk robust. Innleggingar er analyserte dersom tal personar med ein spesifikk diagnose på årsbasis er rundt 2000 eller høgare.
Geografisk inndeling
Pasientane er plasserte i buområde etter folkeregistrert adresse på kontaktpunktet. Buområda svarar til helseføretaka sine opptaksområde i 2025. I analysar på DPS-nivå (distriktspsykiatriske senter) er SSB si kommunefordeling frå 2025 nytta.
Storbrukarar
Analysar av storbrukarar viser pasientane med høgast tal kontaktdagar og døgnopphald, ved fem grupper som utgjer den eine halvparten av aktiviteten. Kontaktdagar og innleggingar er nytta som eining, etter definisjonar i standardanalysar, med inklusjon av aktuell diagnose som hovudtilstand. Mange pasientar har fleire opphald med ulike diagnosekodar, og pasientar med fleire diagnosar kan såleis vere i fleire diagnosegrupper. Grupperinga vert gjort ved å sortere tal episodar per pasient frå høgste til lågaste tal, og deretter dele pasientar i ti grupper etter sum av episodar. Gruppering av kvar tiande prosentdel er gjort etter summering av tal episodar inntil summen utgjer ti prosent, så startar summering av neste tiande prosentdel osv. Det betyr at tal pasientar vert lågare i grupper med høgre tal episodar per pasient.
Pasientforløp
Analysen av pasientforløp etter døgnbehandling byggjer på helseregisterdata som koplar informasjon om innleggingar, utskrivingar og vidare kontaktar i både spesialist- og kommunehelsetenesta. Populasjonen består av pasientar med psykoselidingar eller depresjon som utskrivingsdiagnose, som har vore innlagde i psykisk helsevern for vaksne og utskrivne i perioden 2020-2023.
For kvar utskriving blir pasientane følgde i tre definerte tidsintervall; (i) dei første 72 timane, (ii) dei første 7 dagane og (iii) dei første 30 dagane etter utskriving. Desse periodane er valde fordi dei representerer kritiske fasar der risikoen for tilbakefall, manglande oppfølging og behov for samanhengande tenester er særleg høg.
Datagrunnlag og aktivitetar som inngår i analysen omfattar følgjande:
- Spesialisthelsetenesta: polikliniske kontaktar og reinnleggingar innen sektor psykisk helsevern med hastegrad.
- Kommunale tenester: Konsultasjonar, definert ved takstkodar, og kontaktar med fastlege eller legevakt med tilstandskode i ICPC2-kodeverket som byrjar på P ( psykiske symptom, plager eller lidingar)
Forløpsintensitet
Analyse av forløpsintensitet identifiserer polikliniske kontaktdagar i sektor psykisk helsevern for vaksne, med minst ein kontakt med aktuell F-kode på tilvisinga. Tilvisingsperioden startar når tilvisinga er motteken, og identifiserer dato ved variablane ansienndato og ventetid sluttdato.
Siste dag er sett til 8. kontaktdag, fordi kontaktdagar etter denne får for få moglegheiter for inklusjon for 2023, som omfattar kontaktdagar fram til utgangen av 2024. Grensa avheng av kor mange kontaktdagar kvar pasient har, og ettersom vaksne har lågare tal kontaktdagar per pasient enn barn og unge er forløpstida i analysen sett kortare enn i tidlegare publisert i Helseatlas om psykisk helsevern for barn og unge.
Personvern
Av personvernhensyn vert ikkje antal eller ratar publiserte dersom dei byggjer på færre enn 6 pasientar.
Variasjon og justering for kjønn og alder
Alle ratar er justerte for alder og kjønn.Justeringa av ratane er gjort ved direkte standardisering, med befolkninga per 2022 som referanse. Føremålet med justering er å ta omsyn til at befolkninga i opptaksområda har ulik kjønns- og alderssamansetnad. Ved utrekning av standardiserte ratar vert ratane vekta med den eine, same folketalssamansetnaden som i landet som heilskap, så standardiserte ratar viser ratane om opptaksområda hadde hatt denne befolkningssamansetnaden. Slik vert dei standardiserte ratane samanliknbare mellom opptaksområda, uavhengig av korleis kjønns- og alderssamansetnaden er. Såleis kan ikkje forskjellar i alders- eller kjønnssamansetnad mellom opptaksområda vere årsak til variasjon i standardiserte ratar.
Justering av systematisk variasjonskomponent (SCV) og SCV 2 er utført ved bruk av indirekte standardisering. Standardiseringa tek utgangspunkt i den gjennomsnittlege femårige landsraten, og vektar denne med kjønns- og alderssamansetnaden i opptaksområda. I utrekninga av SCV inngår såleis rater for opptaksområda som om dei hadde hatt same tal pasientar/kontaktar som på landsbasis, men tek omsyn til ulik kjønns- og alderssamansetnad.
Variasjon er målt ved forholdstal (FT og FT2), variasjonskoeffisient (CV) og systematisk variasjonskomponent (SCV og SCV2). Dei to variantane av forholdstala, samt dei to variantane av systematisk variasjonskomponent, skil seg frå kvarandre etter om høgaste og lågaste bør takast omsyn til eller ikkje. I statistikk har dei ytste verdiane ofte stor innverknad på målet ein reknar ut, og om innverknaden er for stor er det aktuelt å utelate desse for at måla vere mindre sensitive for ytterverdiane. Utelating kan imidlertid vere problematisk fordi dei ytste verdiane representerer reelle data for delar av pasientpopulasjonen som er like sentrale som resten. FT2 og SCV2 bør i dette atlaset tilleggast mindre vekt enn høvesvis FT og SCV ettersom dei ytste verdiane har høg relevans.
Medan forholdstala er enklare å bruke og tolke, er CV og SCV meir fullstendige mål på variasjon. SCV tek i tillegg omsyn til at delar av variasjonen er tilfeldig, og sidan den såleis justerer for tilfeldig variasjon ved små tal er den ofte det føretrekte målet på variasjon. SCV har imidlertid svakheiter ved at den er sårbar for tal kontaktar eller pasientar, samt forskjellar i tal innbyggjarar mellom opptaksområda. Det taler for ei meir samansett vurdering av variasjon der dei ulike måla på variasjon vert tolka heilskapleg.
Datakvalitet
Ved feil eller manglar i data vart desse handterte på følgjande måte:
- I data for avtalespesialistar mangla ein del kontaktar informasjon om pasienten sitt kjønn. For desse pasientane vart kjønn henta frå ein annan kontakt pasienten hadde
- Opphald med ukjent ut-dato var ekskluderte
Om atlaset
Helseatlas for psykisk helsevern for vaksne bygger på opplysingar frå Norsk pasientregister (NPR) og Kommunalt pasient- og brukarregister (KPR) for perioden 2020 til 2024. Opplysingane er utleverte av Folkehelseinstituttet.
Opplysingane frå KPR omfattar konsultasjonar hos fastlege og legevakt. Andre analysar byggjer på opplysingar frå NPR.
Tal innbyggarar er henta frå Statistisk Sentralbyrå (SSB).
Framsidebilete: illustrasjonsbilete (Stock photos)
Fråskriving
Helse Førde er aleine ansvarleg for tolking og presentasjon av data som er utleverte. NPR og KPR har ikkje ansvar for analysar eller tolkingar som er baserte på data dei har levert ut
Dei fire regionale helseføretaka har eit lovpålagt sørgje-for-ansvar for å tilby innbyggjarane nødvendige tenester i spesialisthelsetenesta. Tilbodet skal vere likeverdig, uavhengig av kvar i landet ein bur (Lov om spesialisthelsetenesta). Ved vurdering av geografisk variasjon i innbyggjarane sin bruk av psykiske helsetenester i vaksenpsykiatrien, er landet difor delt inn etter helseføretaka sine opptaksområde som vist i figuren under.
Analysane i helseatlaset er basert på kva opptaksområde pasienten bur i, og ikkje kvar behandlinga fann stad. Der informasjon om bustadkommune mangla i datagrunnlaget, blei pasienten ekskludert frå analysane. For å kunne gjere samanlikningar av tenestebruk på tvers av opptaksområde med ulik kjønns- og aldersamansetnad, er ratane i atlaset alders- og kjønnsjusterte. Utan slik justering ville observerte forskjellar i bruk av tenester i større grad kunne reflektere demografiske variasjonar i befolkningssamansetnad snarare enn reelle forskjellar i tenestebruk.
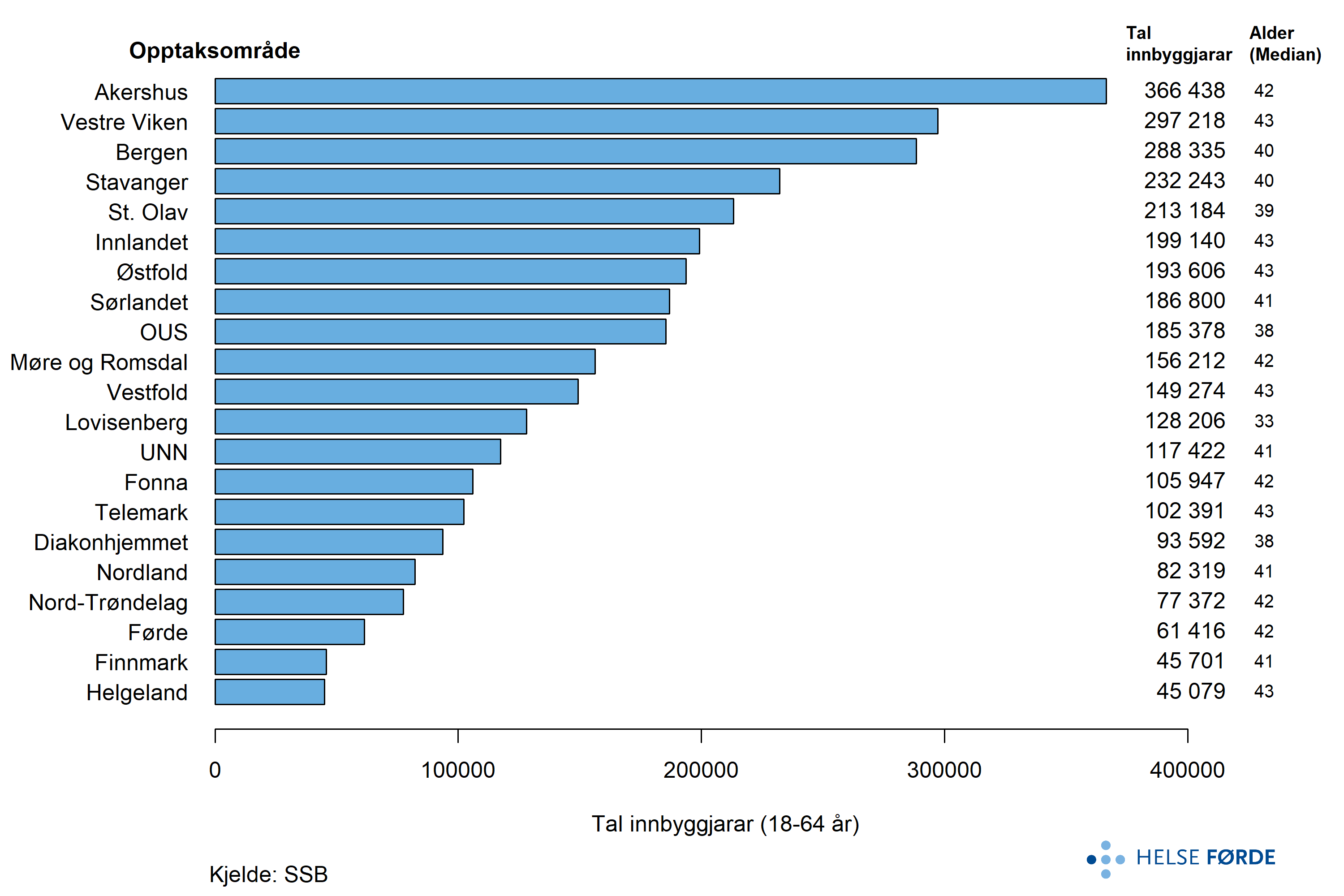
Lista under viser kva for helseføretak eller sjukehus det er definert opptaksområde for og kortnamna på desse, som blir brukt i atlaset.
Kva for kommunar og bydelar som høyrer til kvart opptaksområde finn du her.
Kva for kommunar og bydelar som høyrer til kvart DPS-område finn du her.
| RHF | Opptaksområde for | Kortnamn |
|---|---|---|
| Helse Nord | Finnmarkssykehuset HF | Finnmark |
| Universitetssykehuset i Nord-Norge HF | UNN | |
| Nordlandssykehuset HF | Nordland | |
| Helgelandssykehuset HF | Helgeland | |
| Helse Midt-Norge | Helse Nord-Trøndelag HF | Nord-Trøndelag |
| St. Olavs hospital HF | St. Olavs | |
| Helse Møre og Romsdal HF | Møre og Romsdal | |
| Helse Vest | Helse Førde HF | Førde |
| Helse Bergen HF | Bergen | |
| Helse Fonna HF | Fonna | |
| Helse Stavanger HF | Stavanger | |
| Helse Sør-Øst | Sykehuset Østfold HF | Østfold |
| Akershus universitetssykehus HF | Akershus | |
| Oslo universitetssykehus HF | OUS | |
| Lovisenberg diakonale sykehus | Lovisenberg | |
| Diakonhjemmet sykehus | Diakonhjemmet | |
| Sykehuset Innlandet HF | Innlandet | |
| Vestre Viken HF | Vestre Viken | |
| Sykehuset i Vestfold HF | Vestfold | |
| Sykehuset Telemark HF | Telemark | |
| Sørlandet sykehus HF | Sørlandet |
Helseatlaset er utarbeidd i samarbeid med ei ressursgruppe beståande av:
Lars Ravn Øhlckers Assisterande fagdirektør, Helse Vest
Per Arne Holman Analysesjef, Lovisenberg Diakonale Sykehus
Lars Lien Leiar, Norsk psykiatrisk foreining, Professor, INN
Inge Joa Stavanger Univ. sjukehus, leiar, KVAVOP
Eysteinn Udberg Brukarrepresentant for Helse Førde HF, Rusettervernet i Sogn og Fjordane
Takk for bidrag med å gjere atlaset praksisnært og relevant.
Helseatlaset er utarbeidd av Helse Førde HF ved Oddne Skrede, Jagrati Jani-Bølstad, Haji Kedir Bedane, Sweta Tiwari, Knut Ivar Osvoll og Bjarne Martens Nes.
Vedlegg
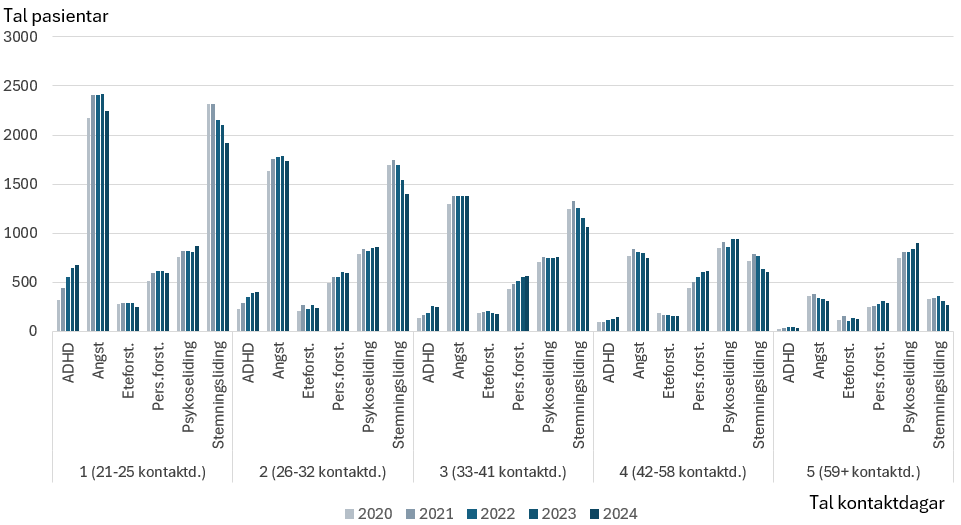
Pasientar med forskjellege diagnosar brukar ulikt omfang avhelsetenester. Det kanillustrerast ved å sortere pasientane etter tal kontaktdagar per pasient ipoliklinisk behandling, frå lågaste til høgaste tal. Figuren nedanfor viserdette, der tala 1-5 under søylene er kategoriar av pasientar med ulikt talkontaktdagar per pasient. Gruppe 5 er pasientar med høgast tal kontaktdagar perpasient i året, og denne gruppa står for totalt 10 prosent av kontaktdagane. Vidare er gruppe 4 pasientar med noko lågare tal kontaktdagar per pasient enngruppe 5, og denne står òg for 10 prosent av kontaktdagane osv. Sidan gruppenetil høgre har høgare tal kontaktdagar per pasient, er desse mindre talpasientar enn gruppene til venstre.
Av pasientane som står for høgast tal kontaktdagar per pasient, i gruppe 5, står psykoselidingar for ein langt større prosentdel enn dei andre psykiske lidingane, med nær halvparten, eller rundt 800 pasientar. Angst og stemningslidingar utgjer òg betydelege prosentdelar. I gruppe 4, som står for eit lågare tal kontaktdagar per pasient, er gruppene angst, psykoselidingar og stemningslidingar meir like store. Nærmar vi oss gruppe 1, utgjer angstlidingar og stemningslidingar store prosentdelar av tal pasientar i gruppa. Som vi ser av dei tette søylene, er det ikkje store endringar over tid, men talet pasientar med psykoselidingar aukar noko.
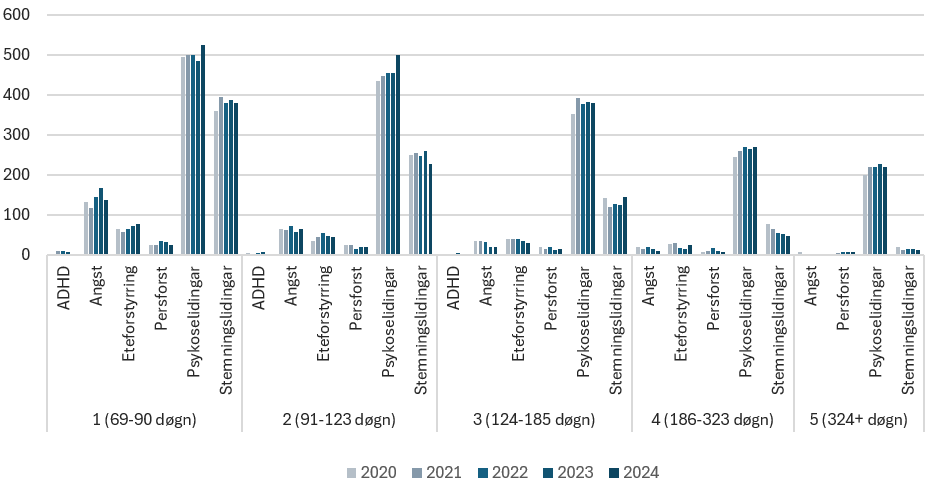
Tilsvarandeviser figuren under tal pasientar som brukar dei 10 prosent fleste liggedøgna (søylene over 5), dei 10 prosent nest fleste liggedøgna (søylene over 4) osv. I gruppa som brukar mest står psykoselidingar for nær 90 prosent av liggedøgn. Andelen er òg høg i gruppa som brukar nest mest, men her står stemningslidingar òg for ein betydeleg andel. I gruppene 3, 2 og 1 er dominerer psykoselidingar og stemningslidingar, medan angstlidingar har større andel av pasientane i gruppe 1.
Har du spørsmål?
Ved spørsmål eller kommentarar, ta kontakt med helseatlastenesta i Helse Førde HF gjennom
helseatlas@helse-forde.no.


